 © M. Lorenzo |
||
|
Trends in the pharmaceutical sector. The influence of genetics on new treatments. The pharmaceutical sector in the US is developing from a mass-market based approach to a more «population-defined» medicine in a quest for the so-called «personalized» medicine. The increased knowledge in human genetics and disease biology over the last decade has enabled the development of new types of drugs, such as protein therapeutics and «targeted» therapies for cancer and auto-immune disease, once considered intractable. These new treatment options have in turn acted as catalysts to create social and economic pressure points that are shaping the new pharmaceutical landscape in the US. The use of genetics and diagnostics are becoming an integral part of the «standard of care» and, consequently, patients are assuming centre stage. A principios de cada año, durante la segunda semana de enero, miles de ejecutivos de empresas farmacéuticas y de biotecnología de todo el mundo (pero con representación mayoritaria de los Estados Unidos) se congregan en el centro de San Francisco bajo los auspicios de JP Morgan, uno de los bancos más venerables de los Estados Unidos, y se preparan para una semana de intensa actividad en todos los niveles. Este es el fórum por excelencia donde se discutirán los temas farmacéuticos que dominan las agendas. Un grupo mayoritario de compañías que se podría denominar como productoras de «fármacos tradicionales» continúan con la idea de desarrollar medicamentos para los millones de pacientes que sufren enfermedades crónicas y de largo plazo, como las cardiovasculares o gastrointestinales. Esta estrategia persigue un mercado amplio y está basada en el desarrollo de fármacos convencionales con un grado de personalización muy bajo y que de hecho pueden ser utilizados de forma masiva. Otro grupo, y en mi opinión el más significativo, está representado por las empresas denominadas «biofarma», cuyos productos están basados en la utilización de proteínas terapéuticas novedosas. Este tipo de drogas nuevas está dirigido al tratamiento de enfermedades tales como las que producen alteraciones oncológicas o del sistema inmunitario y representan un sector muy especializado de la medicina. Éste es sin duda el sector de más impacto no solamente por su atractivo médico sino por sus efectos sistémicos en la arquitectura farmacéutica estadounidense. Un tercer sector de composición más heterogénea que debemos resaltar es el de «fármacos innovadores» cuyos productos y estrategias están basados en el concepto de medicina preventiva y personalizada en distintos grados. Todos estos grupos tienen como objetivo común el mejorar diversos aspectos de la salud pública. La presión económica y estructural Durante la primera jornada de sesiones en San Francisco, las discusiones se concentran en las llamadas «medicinas blockbusters». Esta es una nomenclatura utilizada de forma habitual por todas las compañías, pero de forma particular por las más grandes, para poner énfasis en medicamentos cuyas ventas se espera que superarán los mil millones de dólares. La empresa AstraZeneca, por ejemplo, generó expectación entre los asistentes recurriendo a la enésima generación del medicamento antiácido conocido como esomeprazol (Nexium®) cuyas ventas en 2006 han superado los 3.500 millones de dólares, mientras que Novartis, por su parte, enfatiza su liderazgo indiscutible en los campos cardiológico y oncológico con drogas como Tekturna® y Gleevec®, tan innovadoras como atractivas desde el punto de vista comercial. Se podría pensar que, debido a la necesidad médica y a la gran oportunidad económica, las compañías farmacéuticas estarían muy incentivadas para desarrollar nuevos productos en los campos de la gastroenterología o en hipertensión. Sin embargo, las empresas farmacéuticas han procedido de forma muy conservadora debido a los obstáculos para obtener un medicamento en este espacio. Estudios recientes realizados por el Tufs Center for the Study of Drug Developmentsitúan el coste de desarrollo de un fármaco mejorado y con mayor potencial en unos 800 millones de dólares, más del doble de lo que costaba hace tan sólo diez años. La magnitud económica y de riesgo asociado al desarrollo de este tipo productos tiene al menos dos efectos que se podrían definir como «daños colaterales»: favorecen una aproximación conservadora en el desarrollo de nuevas generaciones de fármacos hacia aquellos cuyas dianas y modo de acción son conocidos y suponen una barrera casi insuperable para compañías pequeñas más innovadoras cuyos objetivos son identificar nuevas medicinas para introducirlas en fase clínica. |
«El coste de desarrollo de un fármaco mejorado y con mayor potencial ronda los 800 millones de dólares, más del doble que hace 10 años»
«La llegada de las técnicas de clonación de ADN abrió una nueva frontera en medicina» |
|
|
Como resultado, los medicamentos existentes en este mercado (como por ejemplo los antiácidos en el tratamiento de condiciones como GERD, y a- y b- bloqueador, inhibidores ACE en el tratamiento de hipertensión) no han cambiado en los últimos 25 años. Además, en estudios recientes realizados por el NIH (Instituto Nacional de Salud de EEUU) se ha demostrado que el beneficio producido por estas drogas en más del 70% de la población que las utiliza no es mayor que los beneficios de productos genéricos de más de 40 años de antigüedad. En los Estados Unidos, el sistema de seguridad social está basado en una red de planes de atención al paciente que son proporcionados por empresas privadas aseguradoras además de los sistemas federales conocidos como Medicare y Medicaid. Estos planes tienen como objetivo fundamental disminuir su coste y, consecuentemente, ejercen un control férreo a través de lo que se denomina «formulario» que representa un sistema de prioridades en el tipo de medicamentos que se pueden administrar a los pacientes. Por lo tanto, cada vez que una versión genérica de una droga se considera adecuada para la mayoría de los pacientes, en los planes de atención al paciente o incluso en la farmacia misma se puede cambiar la receta por una similar para un medicamento de coste menor. Las estadísticas son muy reveladoras. Entre el 2006 y 2010, se calcula que más del 40% de ventas de fármacos protegidos por patentes (95.000 millones de dólares) se convertirán en ventas de genéricos. Una de las iniciativas más impactantes que define la respuesta de las grandes compañías farmacéuticas es la hiperutilización de los anuncios de televisión conocidos como «direct-to-consumer advertisement» (DTC, «anuncio directo al consumidor») en los EEUU. Esta práctica está restringida en Europa. Los niveles de inversión en DTC son tan significativos que incluso pueden sobrepasar el coste de investigación y desarrollo de la medicina misma. De esta forma, las farmacéuticas consiguen dos objetivos: crean una conexión directa con el paciente y lo educan en condiciones médicas que incluso ellos no sabían que existían. El paciente, y no el doctor, se convierte en el punto de decisión primaria. Creo que se puede concluir que las empresas farmacéuticas están alcanzando ambos objetivos. Las actividades biofarmacéuticas, el modelo dominante del futuro Durante los últimos 50 años, las empresas del sector se han concentrado de forma casi absoluta en el desarrollo de sustancias mediante procesos de síntesis química. El resultado ha sido una colección de productos con efectos terapéuticos pero, también, con un perfil de efectos secundarios no deseables (incluso a veces tóxicos) debido tanto a la falta de especificidad así como a sus propiedades farmacocinéticas. Durante los años 80 y 90, las investigaciones medicas se concentraron en el estudio de moléculas procedentes de nuestro mismo cuerpo como candidatos a medicinas. Con la llegada de las técnicas de clonación de ADN, se abrió una nueva frontera en medicina. Es la era de los productos biofarmacéuticos tales como anticuerpos (Avastin®, Herceptin®, Rituxan® y Synagis® entre otros), enzimas terapéuticos (Pulmozyme®, Cerezyme®, y Activase®) y otros péptidos con propiedades farmacéuticas (hormonas de crecimiento, factores sanguíneos vii y xi, agentes de soporte en tratamientos oncológicos como EPO® y Neulasta®). Y la lista va creciendo. Resulta interesante analizar los factores determinantes de la elección y posterior desarrollo de fármacos del tipo de proteínas terapéuticas. A mediados de los noventa, se podía contar con los dedos de una mano el número de empresas que desarrollaban y comercializaban estos productos biofarmacéuticos. La novedad de estos productos requería una reorganización completa del proceso de producción así como de la manera en la que serían prescritos y administrados al paciente. Estas medicinas se producen en biorreactores y se administran al paciente por vía intravenosa. El coste de estos productos es de varios órdenes de magnitud superior al de las drogas convencionales y, además, el proceso de desarrollo y aprobación por el FDA (Food and Drugs Administration) no había sido establecido. Todos estos factores constituyen pecados cardinales para las empresas farmacéuticas tradicionales, las cuales no mostraban ningún interés por las proteínas terapéuticas. Sin embargo, las nuevas compañías como Genentech y Amgen decidieron embarcarse en esta aventura, motivados por la posibilidad de cambiar radicalmente el mundo farmacéutico, en todo el sentido de la palabra. Sus fundadores valoraron el interés médico junto con la posibilidad de disponer de una clara ventaja económica al ser los primeros en aportar novedad al mercado. Sí, había un riesgo inherente. Pero también eran muy conscientes de que las medicinas convencionales habían encontrado sus limitaciones y también de que los pacientes necesitaban algo nuevo. Estas compañías calcularon que si se concentraban en áreas de extrema necesidad, donde las drogas convencionales habían fallado de forma absoluta, las autoridades del FDA facilitarían el proceso; el establecimiento médico las adoptaría para los pacientes enfermos de mayor gravedad; y las aseguradoras no cuestionarían el coste del tratamiento. Todas estas previsiones se convirtieron en una realidad. Lo que siguió a continuación vino más como un valor añadido y consolidó de forma definitiva el futuro prometedor de la nueva modalidad de medicinas. Las proteínas terapéuticas resultaron ser no solamente muy efectivas para controlar la enfermedad (lo cual era predecible dado los resultados clínicos) sino también para disminuir la progresión de enfermedades consideradas intratables, e incluso la de reversión de síntomas en algunos casos concretos. Y todo esto sin causar problemas secundarios significativos. Mientras que las empresas tradicionales estaban presionadas por las instituciones públicas y privadas para controlar los precios de las drogas convencionales, estos nuevos fármacos resultaron inmunes a dichas presiones y conseguían precios de venta entre 10 y 50 veces superiores a los precios convencionales. Medicamentos basados en proteínas terapéuticas alcanzaron la categoría de blockbuster con una rapidez sin precedentes. |
«Entre 2006 y 2010, más del 40% de ventas de fármacos protegidos por patentes se convertirán en ventas de genéricos» |
|
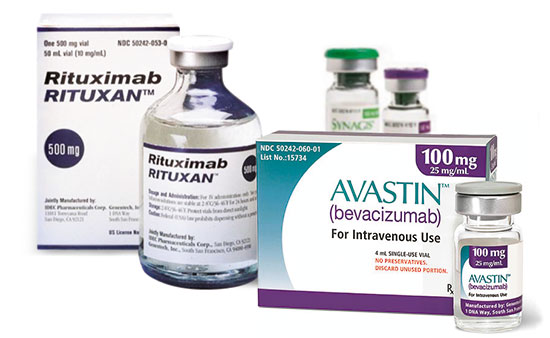 Los medicamentos basados en el uso de anticuerpos representan un adelanto muy importante en el tratamiento de enfermedades consideradas incurables hasta hace unos años. Los anticuerpos son fármacos muy eficaces con efectos secundarios moderados. |
«Las vacunas para tratar el cáncer y la utilización de las células troncales establecerán el nuevo horizonte farmacéutico» | |
|
Con respecto a los pacientes, se está generando una expectativa de que las nuevas generaciones de drogas son más eficaces y causan menos problemas que las drogas convencionales. En cuanto al impacto en los profesionales de la medicina, requiere una mención aparte. La aplicación de tratamientos con las proteínas terapéuticas requiere unidades (y personal) específicamente diseñados denominadas «estaciones de infusión» (IU), todo lo cual encarece la atención médica. Esto se traduce en un incentivo económico importante para los doctores especializados en estas disciplinas. Finalmente, se puede decir que la utilización adecuada de los productos biofarmacéuticos en la praxis médica requiere una utilización creciente de la información genética humana, por lo que estos medicamentos están sirviendo de catalizadores hacia una medicina más personalizada. La necesidad de nuevos modelos económicos Uno de los aspectos más destacables del ambiente farmacéutico estadounidense es la propensión a la experimentación. De las numerosas iniciativas que se presentaron en San Francisco, podemos seleccionar dos que, en mi opinión, establecerán el nuevo horizonte farmacéutico: la expansión del concepto de vacunas para tratar el cáncer así como la utilización más prometedora de las células troncales. La idea de utilizar las defensas inmunitarias naturales para luchar contra el cáncer no es nueva. En cierta medida, las terapias basadas en anticuerpos consideradas mejores en el tratamiento de cierto tipo de cánceres deben esta ventaja precisamente a sus efectos secundarios de activación inmunitaria. Las dificultades para establecer el concepto de vacuna en cáncer se pueden agrupar en dos, las limitaciones de carácter técnico y las de carácter estructural. En el primer grupo, el principio de inyectar células cancerígenas en el cuerpo para provocar una reacción inmunitaria es trivial, pero es bien conocido el hecho de que las células cancerígenas no son muy inmunogénicas por una parte, y por otra, el tejido canceroso tiende a ser de una naturaleza heterogénea. En cuanto a las limitaciones de carácter estructural, por una parte el diseño de proyectos clínicos oncológicos no permite la utilización de placebo así como restringe la nueva terapia a aquellos pacientes en los que han fallado todas las otras terapias existentes. Los pacientes que sufren cáncer y en los que han fallado otros fármacos, o bien están siendo tratados con quimoterapia, tienen un sistema inmunitario muy suprimido, con lo cual la probabilidad de que una vacuna funcione es muy baja. Por otra parte, la postura de la organización dentro de la FDA responsable de evaluar nuevas terapias oncológicas, la CDER’s Oncologic Drug Advisory Committe, ha sido muy cautelosa en la adopción de nuevas estrategias y, en lo que respecta al desarrollo de vacunas terapéuticas, el campo está plagado de intentos que fracasaron o que conllevan un riesgo que CDER considera intolerable. Todo esto puede cambiar cuando vacunas como Provenge® o FavId® (desarrolladas por Dendreon y Favrille respectivamente, ambas pequeñas empresas biofarmacéuticas en la costa Oeste de los EEUU) sean finalmente revisadas por FDA y se adopte una resolución en los próximos dos años. El caso de Provenge®, una vacuna para el tratamiento de cáncer de próstata, es un ejemplo en el que la selección de tecnologías poco convencionales (células dendríticas) como vehículo de presentación de antígenos en lugar de otros vectores resultó ser esencial. El caso de FavId®, que es una vacuna para el tratamiento de cáncer de linfoma, supone uno de los ejemplos más ilustrativos de lo que se denomina «medicina personalizada». Para ello, se toman muestras de tumores de un paciente dado y, tras seleccionar epitopos que son específicos de dicho paciente, éstos son reintroducidos con adyuvantes para provocar una inducción sostenida del sistema inmunitario de dicho paciente. La adopción de vacunas como terapia para el cáncer es consistente con dos de las tendencias predominantes en el horizonte de salud estadounidense. La primera se refiere a las expectativas de las instituciones políticas (incluyendo el Congreso) y de salud pública de fomentar la medicina personalizada. Y, quizás más importante, la de catalizar un cambio en el tratamiento de enfermedades crónicas desde el simple tratamiento de síntomas a proveer soluciones, bien preventivas, bien a largo plazo. En cuanto a la empresa privada, se puede decir que se encuentra en una fase más exploradora y de análisis, ya que intenta reconciliar el modelo económico (el de las vacunas) que se considera solamente viable en los tratamientos de masas, con un modelo médico (el del cáncer) que está caracterizado por un alto grado de especialización, incluso personalizado. Uno de los temas que provoca más debate es el de las células troncales, tanto por razones éticas como por la selección de los mejores usos de dichas células desde un punto de vista clínico y, por supuesto, económico. Por un lado, tenemos los grupos que defienden la prioridad del tratamiento de enfermedades incurables basadas en defectos genéticos tales como las de Parkinson, de Alzheimer o de Lou Gehri’s. Este tipo de enfermedades de curso penoso tienen un impacto social de tal magnitud que resulta casi imposible encontrar a una persona que se oponga al desarrollo de terapias basadas en el uso de células troncales. Pero los requerimientos clínicos necesarios para testar este tipo de terapias suponen un gran desafío. Este es uno de los pocos ejemplos (quizás el único) en el que las prácticas veterinarias tienen el potencial de servir como banco de prueba para los usos humanos. La implantación de células troncales en caballos de competición que han sufrido accidentes traumáticos ha constituido una plataforma de experimentación que desde 2005 ha proporcionado una información de valor incalculable. Lo que se ha aprendido en estas aplicaciones veterinarias esta siendo aplicado en las etapas iniciales del desarrollo de nuevas terapias en el tratamiento de lesiones del cerebro, sobre todo en adolescentes. En cuanto a los modelos económicos de este tipo de tratamientos están en una etapa tan temprana que no han inspirado la intervención de la industria farmacéutica prácticamente a ningún nivel. El fomento tiende a ser federal o estatal y su gerencia se debe a instituciones de investigación tales como hospitales o grandes centros como el Burham Institute en San Diego (California), así como a pequeñas compañías de naturaleza muy innovadora con acceso a capital de alto riesgo. Otro de los grupos enfoca su atención a aplicaciones encaminadas a la regeneración de órganos. La claridad del modelo económico en el trasplante de órganos no deja lugar a la discusión. En estos momentos, células troncales procedentes de médula se utilizan de forma frecuente en el tratamiento de enfermedades cancerosas (como leucemia) y no cancerosas (como anemia aplástica). El uso del mismo tipo de células pero procedentes del sistema inmunitario (bien de la misma persona o de un pariente muy cercano) en conjunción con un trasplante se está estableciendo como práctica clínica, sobre todo en el trasplante de riñón, para eliminar el uso de por vida de agentes protectores de rechazo así como para aumentar de forma drástica el porcentaje de éxito del trasplante. La última frontera es la posibilidad de crear nuevos órganos completos con la adecuada manipulación y crecimiento de células troncales embrionarias, y los estudios más avanzados tienen lugar en las grandes instituciones clínicas (como Mayo Clinic), las cuales se concentran fundamentalmente en cardiología y regeneración muscular. El impacto de la información genética Los avances en el conocimiento genético humano y la asociación tan íntima entre alteraciones genéticas y enfermedad serán sin duda uno de los aspectos más influyentes en la práctica habitual de la atención médica, tanto en el diagnóstico como en la selección de terapia. En este contexto, uno de los episodios más significativos en la evolución de la práctica de la medicina en los EEUU ocurrió en 1997 cuando, por mandato de la FDA, todos los pacientes de cáncer de mama tendrían que ser positivos para la prueba Her2 neu antes de poderles prescribir Herceptin®, un tratamiento nuevo para dicho cáncer. |
||
|
Por primera vez, se implementaba un requerimiento genético antes de recibir un tratamiento. Diez años más tarde, la incorporación de información genética en las decisiones médicas es bastante frecuente, sobre todo en el tratamiento de enfermedades graves de acción relativamente rápida como el cáncer o en los trasplantes de órganos, donde hay más de 100 tests disponibles. Hoy en día, los pacientes que sufren ciertos tipos de cáncer (como por ejemplo leucemia, o cáncer del estroma gastrointestinal) se someten a un análisis genotípico para determinar la deficiencia genética antes de seleccionar el tipo de tratamiento más adecuado. Es parte integral del protocolo mandado por la Asociación Oncológica Americana. Y esto es sólo la punta del iceberg. El cambio más profundo afecta a los programas clínicos en el área oncológica e inmunológica, en los que prácticamente todos ellos incluyen el uso de biomarcadores. Estos biomarcadores se utilizan posteriormente para diagnosticar de forma precisa el tipo de cáncer así como para seleccionar aquellos pacientes que se pueden beneficiar de un tratamiento concreto. En el contexto oncológico, marcador a marcador se está construyendo un perfil genético del paciente que constituirá su tarjeta de identificación médica. El área de trasplantes representa otra disciplina modelo en su transformación como resultado de la utilización de información genética. Pacientes y doctores tienen un nivel de información muy relevante para reducir el riesgo de rechazo desde la incorporación del denominado AlloMap (por la empresa XDx) en el que se analizan hasta 20 marcadores genéticos. Se espera la introducción de mapas genéticos similares para pacientes de trasplante de riñón, hígado y pulmón. Otro campo donde se prevé que será importante el uso de la información genética individualizada tiene como objeto conocer la capacidad del individuo para metabolizar medicamentos. La conexión entre el metabolismo hepático y las propiedades tanto funcionales como tóxicas de cualquier fármaco ha sido conocida durante décadas. Recientemente, Roche Diagnósticos ha desarrollado el AmpliChip® CYP450 (disponible de forma comercial) para definir el genotipo hepático, y está siendo completado por numerosas empresas que proveen los niveles enzimáticos hepáticos de pacientes. Este tipo de información forma parte básica del perfil médico del paciente, y de la misma manera que cualquier doctor quiere saber si se tiene alergia a ciertas drogas, también necesita saber la capacidad de metabolizar ciertas drogas. La persona, centro de atención Las empresas farmacéuticas en los EEUU están utilizando todas las aproximaciones aquí descritas de una forma que se podría definir como de «genética de poblaciones», en la que ya no se desarrolla una medicina para las masas, pero tampoco se llega al nivel individual porque existen impedimentos económicos, sociales y de lagunas del conocimiento. La tendencia es que estas poblaciones serán más definidas, y en su extremo, se llegará al nivel individual. Un campo en el que la información genética tendrá un impacto social de gran magnitud será el diagnóstico, tratamiento y mantenimiento de las enfermedades crónicas de bajo y medio impacto tales como hipertensión, asma, diabetes y otras condiciones metabólicas. Hoy en día se dispone de la secuencia completa del genoma humano, y existen compañías (por ejemplo 454 Life Sciences) que pueden secuenciar cualquier genoma de una persona en unos meses y al coste de un millón de dólares. Este coste se reducirá a 10.000 dólares en menos de cinco años, lo que posibilitará la adopción de perfiles genéticos (en chips o plataformas similares del tamaño de un sello) para definir condiciones médicas mucho antes de la manifestación de síntomas de las enfermedades. Programas piloto como los fomentados por la empresa Proteus Biomedical en los EEUU en los que los pacientes llevan aparatos muy diminutos que miden presión sanguínea, concentración sanguínea de azúcar en la sangre, nivel de acidez en estomago, conjuntamente con información genética del individuo, sirven como ejemplo de lo que el futuro depara para un sector de la población. Cuando se analiza la dimensión social que resulta de la combinación de toda la información genética y fisiológica que estará disponible en un futuro próximo (cinco a diez años), con el incremento constante de información educacional o promocional proveída por las compañías farmacéuticas en forma de DTC, no cabe duda de que el paciente jugará un papel mucho más activo en el manejo de su enfermedad y de que la profesión médica tendrá que especializarse de forma muy profunda para poder integrar los aspectos más complicados del manejo de enfermedades. BIBLIOGRAFÍA Juan J. Estruch. Responsable ejecutivo de negocios y del desarrollo comercial de la empresa farmacéutica Prometheus. Prometheus se dedica al desarrollo y comercialización de diagnósticos integrados con productos farmacéuticos para las especialidades gastrointestinales, oncológicas e inmunitarias. |

En los próximos diez años será posible obtener un perfil genético completo de una persona por menos de 10.000 euros. Esta información se registrará en una tarjeta como la mostrada en la fotografía. También se podrá obtener un perfil de las enzimas del hígado para monitorizar el metabolismo así como analizar una muestra de sangre al instante. Estos adelantos cambiarán profundamente la práctica médica y la interacción del paciente con el médico. «Las nuevas compañías decidieron embarcarse en la aventura de las proteínas terapéuticas motivadas por la posibilidad de cambiar radicalmente el mundo farmacéutico» |
|