|
|
||
| RESUMEN La oncohematología ha asistido en las últimas décadas a importantes avances en el tratamiento y supervivencia. La toxicidad derivada de la quimioterapia clásica y la necesidad de mejorar la eficacia y tolerancia a los tratamientos ha hecho que se desencadene una avalancha de actividad investigadora cuyos frutos son constantes. Gran parte de este esfuerzo se ha enfocado hacia el desarrollo de «terapias diana» dirigidas a determinadas alteraciones funcionales, claves para la supervivencia de la célula tumoral. Con ello se pretende obtener una mayor eficacia del tratamiento, y que el paciente pague un menor coste en toxicidad. Avances en otras disciplinas de la oncología como la epidemiología, la cirugía y la radioterapia dirigida han contribuido asimismo a hacer de la oncología un área en constante avance. En definitiva, se comienza a vislumbrar un futuro lleno de esperanza para el paciente con cáncer y, al mismo tiempo, apasionante para el médico y el investigador. Palabras clave: terapias dirigidas, fármacos antidiana, inhibidores tirosin quinasa, mecanismos de resistencia, cribado poblacional. |
||
|
La bala mágica La terapia contra el cáncer ha experimentado importantes avances que se han producido con una celeridad inusitada. En los inicios del siglo xxi, el arsenal terapéutico disponible para el paciente enfermo de cáncer ha crecido considerablemente comparado con el de hace tan solo veinte años. De hecho, ha pasado poco más de un siglo desde que, en 1901, el premio Nobel alemán Paul Ehrlich enunciase la conocida teoría de la «bala mágica», en la que se refería a las cualidades que debería poseer un buen fármaco antibiótico. Según esta teoría, un tratamiento de quimioterapia sería tanto más eficaz cuanto más se pareciese a una bala mágica capaz de identificar y atacar únicamente el objetivo para el cual se administraba, dejando indemne el resto de tejidos sanos del organismo, lo que reduciría su toxicidad sin comprometer su eficacia. La hipótesis que Ehrlich formulaba entonces hacía referencia a los primeros tratamientos antimicrobianos, como el compuesto 606, un derivado del arsénico contra la sífilis, desarrollado por él (Calvo, 2006). Sin embargo, esta teoría podría aplicarse a otro tipo de tratamientos. En concreto, la terapia contra el cáncer ha experimentado un proceso de selección y desarrollo de nuevos fármacos cada vez más dirigidos a un objetivo concreto, buscando respetar al máximo la célula sana. Así pues, lo que Ehrlich bautizaría como balas mágicas se conoce hoy en el ámbito de la oncología como terapia dirigida o terapia contra dianas moleculares. De hecho si echamos la vista atrás, todos los avances en los tratamientos que se han ido introduciendo desde los primeros citostáticos sintetizados en los años sesenta han aportado respecto al tratamiento anterior o bien una mayor especificidad frente al tumor, lo que incrementaba su eficacia, o bien una menor agresividad en tejidos y órganos sanos, lo que reducía su toxicidad. En este sentido, el arsenal terapéutico disponible hasta hace quince o veinte años se componía únicamente de los citostáticos o citotóxicos, que producen muerte o arresto de la célula tumoral, comúnmente conocidos como quimioterapia (aunque este término es incorrecto pues se considera quimioterapia a cualquier tratamiento sistémico). Los citostáticos/citotóxicos constituyen un grupo de fármacos de diferentes mecanismos de acción que inducen la apoptosis o muerte celular mediante la interacción con distintos sistemas de la célula, en el ADN o en el citoesqueleto. La principal desventaja de esta familia de fármacos es la escasa especificidad para atacar exclusivamente la célula tumoral, por lo que su mecanismo de acción necesariamente afecta a células sanas. Sin embargo recientemente se han introducido nuevas terapias dirigidas contra un objetivo concreto, una proteína o un receptor de membrana ubicada en la célula tumoral, en una concepción muy similar a la «bala mágica» de Ehrlich. Las primeras terapias antidiana introducidas fueron anticuerpos monoclonales de administración intravenosa, sin embargo en los últimos años hemos asistido a un verdadero impulso con el desarrollo de una nueva familia de terapias dirigidas orales, llamadas inhibidores de pequeña molécula. Entre ellos, los más comunes son los inhibidores de tirosinquinasa (Arora y Scholar, 2005). La era actual: los ataques dirigidos El ritmo en el progreso de los tratamientos sistémicos en los últimos años ha alcanzado un nivel verdaderamente vertiginoso que obliga a los profesionales de esta enfermedad a mantenerse constantemente en la vanguardia de estos cambios. Así, el pasado año asistimos a múltiples avances tanto en el campo de la hematología como de la oncología, presentados en los múltiples congresos internacionales de estas disciplinas. Constatamos cómo el mantenimiento con quimioterapia con lenalidomida mejoraba el tiempo de recaída de los pacientes diagnosticados de mieloma múltiple tras someterse a trasplante de células hematopoyéticas, o cómo la combinación de rituximab con bendamustina mejoraba la supervivencia global de los pacientes con linfoma del manto comparado con el esquema clásico de tratamiento (R-CHOP). De la misma forma, el tratamiento de tumores sólidos no hematológicos experimentó nuevos avances, principalmente en los tratamientos dirigidos contra dianas clave en el desarrollo y supervivencia de la célula tumoral. En el campo puramente asistencial, se abre un horizonte lleno de nuevos retos en el tratamiento del cáncer. Ya en la actualidad se están empezando a ensayar nuevos fármacos que podríamos denominar híbridos entre la terapia dirigida y los citostáticos; estos compuestos conjugados, sintetizados en laboratorio, aúnan un anticuerpo monoclonal contra una diana y un citostático que va unido al anticuerpo. De esta forma, se juntan las dos características más ventajosas de cada uno: por un lado la especificidad del monoclonal y por otro la eficacia en conseguir la muerte o arresto en el crecimiento celular de la quimioterapia. Conseguimos así revivir una quimioterapia ya conocida, y altamente eficaz pero muy tóxica, como el DM1 (emtansina) y convertirla en nuestra aliada uniéndola a un anticuerpo, trastuzumab (T), dirigido contra el receptor Her-2 expresado en algunas células tumorales en cáncer de mama. Este tratamiento, conocido de forma abreviada como T-DM1, penetra en la célula con alta eficacia y mínima toxicidad, alcanzando así el ideal de todo tratamiento oncológico (Roth et al., 2013). |
«La terapia contra el cáncer ha experimentado un proceso de selección y desarrollo de nuevos fármacos cada vez más dirigidos frente a un objetivo concreto» |
|
|
|
«Aunque los tratamientos anticancerígenos son cada vez más dirigidos, la biología tumoral desarrolla con el tiempo inevitablemente mecanismos de resistencia a estos»
|
|
|
El reto de ganar el combate: la importancia de desenmascarar los mecanismos Sin embargo, aunque los tratamientos anticancerígenos son cada vez más dirigidos, la biología tumoral desarrolla con el tiempo inevitablemente mecanismos de resistencia a estos que nos obligan a estar constantemente alerta a estas vías de señalización alternativas que conllevan el fracaso final del tratamiento. Dos de los más importantes ejemplos los encontramos en el cáncer de mama, para el que hemos hallado nuevos tratamientos para pacientes que habían desarrollado resistencia a fármacos altamente eficaces como el trastuzumab o el tratamiento hormonal, inhibiendo vías de señalización alternativas como Her-3 (pertuzumab) o la vía mTOR (everolimús) de las que se sirve la célula tumoral para progresar en su supervivencia (Roth et al., 2013). De forma similar, el tratamiento del cáncer de pulmón ha celebrado en los últimos años avances francamente importantes, encabezados por el descubrimiento de la activación de la vía ALK en algunos tumores que resultan altamente sensibles al tratamiento con crizotinib, un inhibidor tirosina quinasa tanto de la vía ALK como MET. Esto ha supuesto un importantísimo adelanto para estos pacientes, que alcanzan a través de este tratamiento una alta tasa de respuesta nada habitual en una patología de elevada mortalidad como es el cáncer de pulmón. También en pacientes con otra mutación frecuente como es El tratamiento de un tumor de alta agresividad, como es el melanoma, ha experimentado estos últimos años cambios muy relevantes que se han traducido en una esperanza importante para un número significativo de pacientes. Las mutaciones de otra tirosina quinasa, B-Raf, presentes hasta en el 50% de los pacientes con melanoma metastásico, resultan un mecanismo imprescindible para la supervivencia celular y son la diana de los tratamientos inhibitorios de esta vía como dabrafenib, vemurafenib o tramutinib, que han demostrado capacidad para aumentar la supervivencia en estos pacientes frente al tratamiento clásico y poco eficaz que era la quimioterapia citostática (Roth et al., 2013). Existen otros mecanismos clásicos para combatir la progresión tumoral como la inmunoterapia, que, aunque siempre se ha postulado como un mecanismo deseable, ya que utilizaría el propio sistema de defensa del organismo para combatir el tumor, en pocas ocasiones ha demostrado la eficacia deseada. Sin embargo, también en este campo estamos asistiendo a importantes avances. Así, los estudios en fases iniciales desarrollados en los últimos tiempos en varios tipos de tumores como el melanoma o el cáncer de pulmón nos muestran que la inhibición de algunos receptores implicados en el bloqueo de la respuesta de inmunidad celular contra estos tumores, como PD-1, o el bloqueo de sus ligandos, PD-L1, conllevan respuestas de larga duración en estos pacientes que resultan alentadoras. Con cierta seguridad veremos en un futuro próximo estudios más avanzados en este aspecto (Roth et al., 2013). Otros actores importantes Sin embargo, no solo los nuevos fármacos han supuesto una novedad en el tratamiento del cáncer en los últimos años, sino que las nuevas técnicas quirúrgicas y radioterápicas, así como la introducción de los programas poblacionales en diagnóstico precoz, han representado un importante cambio en el manejo de estos pacientes. Por un lado, el desarrollo de técnicas quirúrgicas más elaboradas ha contribuido de forma muy importante a una mejora del control de la enfermedad o en la calidad de vida de los pacientes. Así, por ejemplo, el establecimiento de cirugías conservadoras en el cáncer de mama ha tenido un impacto fundamental en la calidad de vida de muchas pacientes supervivientes de esta enfermedad, que pueden conservar el pecho con resultados estéticos razonables. Por otro lado, la extirpación quirúrgica de metástasis hepáticas en el cáncer de colon, la intervención del tumor primario en cáncer de riñón y de ovario o la extirpación de metástasis pulmonares y cerebrales han tenido un indudable impacto en la supervivencia de estos tumores en estadios avanzados. En otras ocasiones lo han tenido en términos de reducción de morbilidad o mortalidad operatoria, como en el desarrollo de la laparoscopia o gastrectomías menos agresivas. Estas innovaciones han sido consecuencia en muchos casos de la introducción de nuevas tecnologías en el quirófano. La principal consecuencia en el ámbito clínico es la creciente necesidad de colaboración entre unidades, servicios o incluso entre distintos hospitales. En la misma línea de tratamientos locales, la introducción de nuevas tecnologías aplicadas al campo de la radioterapia ha permitido tratamientos locales más intensivos y con mejor tolerancia inmediata y tardía. Así pues, las nuevas técnicas de radiocirugía sobre metástasis cerebrales (técnica que combina una cirugía mínimamente invasiva y una radioterapia muy dirigida y concentrada en el punto de interés), la radiofrecuencia sobre lesiones hepáticas (vibración ablativa de alta frecuencia) o la radioterapia de intensidad modulada (modalidad técnica que, mediante el uso de haces de radiación de intensidad variable, permite concentrar de forma muy precisa la dosis en el tumor canceroso y reducir la dosis en los tejidos sanos) son buenos ejemplos de técnicas novedosas que han modificado los tratamientos de estas enfermedades. Por otro lado, la introducción de los programas de diagnóstico precoz o de cribado en cáncer de mama o de cuello uterino es responsable de que el espectro de tumores malignos al que nos enfrentamos los clínicos haya cambiado, ya que contribuyen a detectar el cáncer cuando se encuentra en estadios muy iniciales. Así, en estas neoplasias en las que el diagnóstico precoz está implantado, hemos experimentado cómo cada vez hay más tumores de menor tamaño o menos avanzados, lo que nos permite empezar los tratamientos antes y que así tengan más éxito. También en el cáncer de colon contamos en estos momentos con estudios que demuestran la disminución en la muerte por este tumor con los programas de cribado poblacional que utilizan el estudio endoscópico de la zona distal del colon mediante sigmoidoscopia para el cribado poblacional. Estudios retrospectivos han demostrado que el conjunto de nuevas terapias, cirugías más elaboradas y la introducción de los programas poblacionales de cribado han tenido un importante impacto en la reducción de la mortalidad del cáncer desde los años ochenta. De hecho, se estima entre un 28 % y un 65 % el descenso en mortalidad atribuido al beneficio de la terapia adyuvante y al diagnóstico precoz en el cáncer de mama (Berry et al., 2005). |
«Las nuevas técnicas quirúrgicas y radioterápicas, así como la introducción de los programas poblacionales en diagnóstico precoz, han supuesto un importante cambio en el manejo de los pacientes» |
|
|
|
«Se comienza a vislumbrar un futuro lleno de esperanza para el paciente con cáncer y al mismo tiempo apasionante para el médico y el investigador» |
|
|
Sin duda, el pasado del manejo del cáncer ha resultado estar lleno de apasionantes novedades y terapias que han supuesto un verdadero reto para los clínicos que han tenido que permanecer con una mente abierta a los cambios y en un estado de constante aprendizaje. En el futuro deberemos aplicar lo que hemos aprendido e innovar manteniendo la forma de trabajo que tantos éxitos nos ha reportado en el pasado. En este sentido, se vislumbran en el horizonte, como hemos visto, nuevos retos aplicables tanto a la investigación como a la clínica. En primer lugar, como decíamos, el cribado poblacional preventivo o diagnóstico precoz ha supuesto un cambio en el espectro de tumores que ha incrementado de forma considerable el diagnóstico de cáncer en estadios iniciales (Pass et al., 2004). Esto supone una enorme ventaja para el paciente, al que se le ofertan tratamientos dentro de una estrategia curativa. Sin embargo aún hoy surgen muchas preguntas sin respuesta en este campo. La edad de recomendación para iniciar y finalizar la pruebas de cribado sigue siendo todavía objeto de debate, en este sentido en cáncer de mama se discute sobre el beneficio de iniciar el diagnóstico precoz a los cuarenta años de edad y no hay tampoco información suficiente sobre si las pacientes ancianas (mayores de 75 años) se beneficiarían igualmente. Este debate sobre el rango de edad o sobre la frecuencia con la que realizar las pruebas de cribado es extensible a otros programas en distintos tipos de tumores. Por otro lado, la irrupción de nuevas técnicas de imagen o de laboratorio abre nuevas perspectivas aún inexploradas sobre la posibilidad de aplicarlas dentro de programas de diagnóstico precoz en otros tipos de cáncer. Finalmente las nuevas terapias han supuesto un verdadero cambio en el cáncer, sin embargo queda aún mucho camino por recorrer y parece que cuanto más beneficio hemos apreciado en el pasado más nos exigimos para el futuro. Por ello la investigación clínica y el desarrollo de nuevos compuestos son una necesidad acuciante en este contexto. Sin embargo este es un recorrido lleno de obstáculos y dificultades. Volviendo a citar al visionario Paul Ehrlich, para este médico alemán, la investigación en medicina se sustentaba en cuatro pilares, que llamaba las cuatro G: Geld (“dinero”), Geduld (“paciencia”), Geschick (“inteligencia”) y Glück (“suerte”), problemas y necesidades vigentes aún en la actualidad. En el terreno de la investigación en cáncer, la estrecha colaboración entre clínicos y preclínicos ha representado la base de muchos éxitos en el pasado. De hecho, se ha acuñado un nuevo término, conocido como «oncología traslacional», que define la interacción entre la investigación clínica, básica y epidemiológica como medio para reducir la incidencia y mortalidad del cáncer. El desarrollo de terapias dirigidas y la mejoría en el conocimiento de nuevos factores pronósticos moleculares y genéticos se pueden considerar dos ejemplos en los que la interacción entre clínicos y preclínicos ha cosechado mejores resultados. También en este sentido existen grandes adelantos, como lo demuestra el creciente número de comunicaciones en este apartado en los más importantes congresos internacionales. Las plataformas que investigan perfiles genómicos que permitan obtener información acerca tanto de la biología tumoral como de la eficacia de los tratamientos resultan imprescindibles. Proyectos como el Cancer Genome Atlas o el Cancer Cell Line Encyclopedia nos aportan información de incalculable valor acerca de multitud de líneas celulares y la amplia heterogeneidad intratumoral. Así pues, en el futuro, la colaboración entre clínicos y preclínicos, es decir, la oncología traslacional, constituirá la piedra angular de las investigaciones venideras. Por ello, existe una exigencia cada vez mayor para que el clínico incremente sus conocimientos en biología molecular y se involucre cada vez más en investigación y para que el preclínico se coordine con el personal sanitario en los hospitales para llevar sus descubrimientos desde la poyata del laboratorio hasta la cama del paciente. Por otro lado, respecto a los fármacos con dianas moleculares específicas, cada vez se están desarrollando más y más compuestos contra distintas proteínas y receptores presentes ya no solo en la membrana de la célula tumoral sino también en citoplasma y núcleo, con lo que se consigue la alteración y a veces detención de vías de señal muy importantes para la supervivencia del tumor. Así pues, estas nuevas drogas contra las vías de transducción de señal o contra enzimas implicadas en la replicación del ADN o en la mitosis están empezando a arrojar resultados muy positivos en estudios fase I y se espera que en los próximos años den el salto a la cama del paciente. En definitiva se comienza a vislumbrar un futuro lleno de esperanza para el paciente con cáncer y al mismo tiempo apasionante para el médico y el investigador. De hecho, atendiendo a los enormes cambios introducidos en el tratamiento del cáncer que han ocurrido hace relativamente poco tiempo, se espera a relativo corto plazo un importante incremento de las opciones terapéuticas y, con ello, una evidente ganancia en supervivencia para nuestros pacientes. Bibliografía Ana Lluch Hernández. Jefa de Servicio. Servicio de Oncología y Hematología. Hospital Clínico Universitario. Valencia. |
||

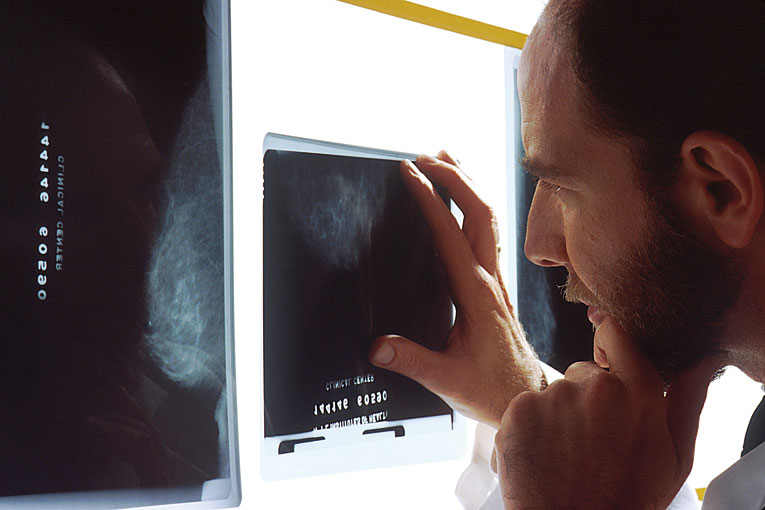
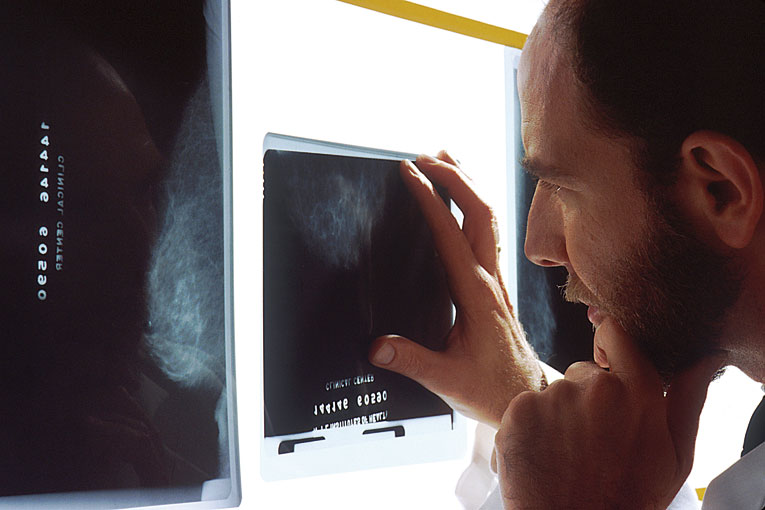 El screening o cribado poblacional para ciertos tumores ha demostrado que permite hacer un diagnóstico precoz que puede llevar a un mejor tratamiento en una fase más temprana de la enfermedad.
El screening o cribado poblacional para ciertos tumores ha demostrado que permite hacer un diagnóstico precoz que puede llevar a un mejor tratamiento en una fase más temprana de la enfermedad.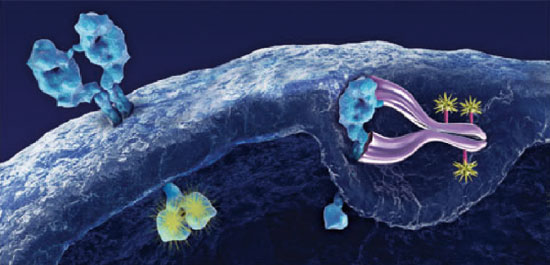 T-DM1, una terapia combinada y dirigida que aúna la alta eficacia de la quimioterapia DM1 con la especificidad del trastuzumab (T), una terapia anti-Her-2 dirigida, que actúa únicamente a nivel intracelular en la unidad tumoral.
T-DM1, una terapia combinada y dirigida que aúna la alta eficacia de la quimioterapia DM1 con la especificidad del trastuzumab (T), una terapia anti-Her-2 dirigida, que actúa únicamente a nivel intracelular en la unidad tumoral.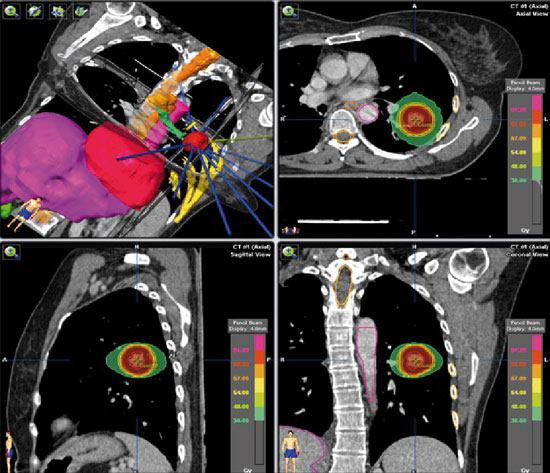 Las nuevas técnicas de radioterapia, cada vez más dirigidas, como la radioterapia estereotáctica, permiten mejorar el tratamiento y reducir su toxicidad. En la imagen, dosimetría de alto gradiente de tratamiento de radioterapia estereotáxica extracraneal de un nódulo pulmonar.
Las nuevas técnicas de radioterapia, cada vez más dirigidas, como la radioterapia estereotáctica, permiten mejorar el tratamiento y reducir su toxicidad. En la imagen, dosimetría de alto gradiente de tratamiento de radioterapia estereotáxica extracraneal de un nódulo pulmonar.



