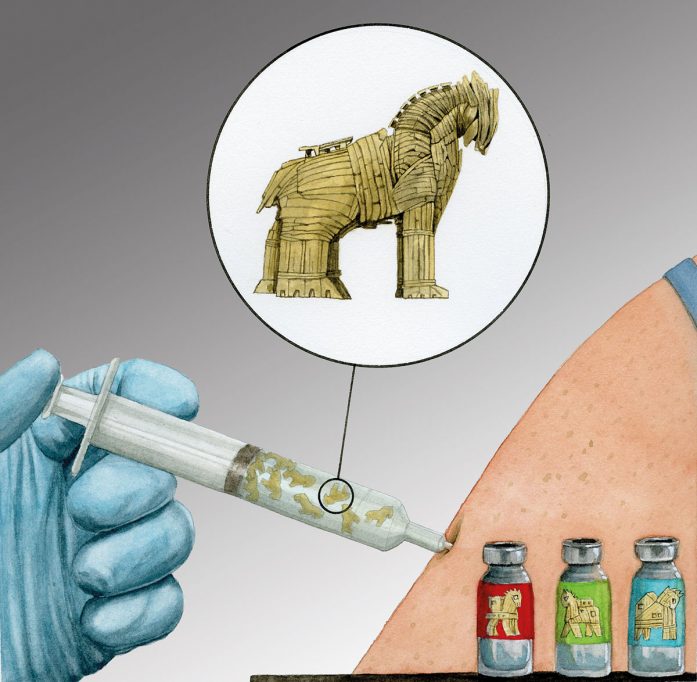
La sociedad actual está buscando constantemente la forma de mejorar la salud y alargar la esperanza de vida. Los adelantos científicos y tecnológicos permiten combatir muchas enfermedades infecciosas de una forma innovadora, como por ejemplo la utilización de varios microorganismos modificados, principalmente virus y bacterias. Estos microorganismos son introducidos en el cuerpo y atacan directamente a otros microorganismos patógenos. Podríamos decir que son como el enorme caballo de madera que, según narra Homero, dejaron los griegos a las puertas de Troya, simulando que abandonaban el largo asedio de diez años. Tomado por los troyanos como un signo de su victoria, el caballo fue llevado dentro de los muros de la ciudad, sin saber que en su interior se ocultaban soldados enemigos. Durante la noche, los soldados salieron del caballo y abrieron las puertas de la ciudad para permitir la entrada de los guerreros griegos, que provocaron la caída definitiva de Troya.
La vacunación tiene un papel fundamental en la prevención de las enfermedades transmisibles. Las vacunas han sido y continúan siendo una de las estrategias de salud pública más eficientes. Además, los beneficios de la vacunación no se limitan a los individuos vacunados, puesto que cuando la proporción de vacunados en una población alcanza una determinada magnitud, la difusión de las enfermedades cubiertas por las vacunas resulta dificultada y el riesgo de infección disminuye.
Convencionalmente, las vacunas consisten en microorganismos atenuados, patógenos muertos, o proteínas inactivadas, como por ejemplo los toxoides. Estas formulaciones han permitido la prevención o el control de varias enfermedades graves, incluyendo la rubeola, la fiebre amarilla, la poliomielitis y el sarampión y, en el caso de la viruela, incluso su erradicación. En la actualidad, se están empleando enfoques alternativos, como por ejemplo el uso de vectores víricos y la utilización de ácidos nucleicos, especialmente el RNA mensajero.
Los adenovirus son uno de los vectores más usados para el desarrollo de vacunas víricas. Los adenovirus son virus con DNA de doble cadena sin cubierta (es decir, desnudos). El nombre de adenovirus no se debe a que tengan DNA, sino que se identificaron originalmente en las glándulas adenoides (o vegetaciones). Los adenovirus presentan una gran diversidad natural. Se conocen más de 100 adenovirus humanos y más de 200 en otros animales. La patogenicidad depende del tipo de virus y del grupo de riesgo de personas. Generalmente suelen ser asintomáticos o presentar unos síntomas leves, excepto en las personas inmunocomprometidas o neonatos. En estos grupos de riesgo pueden tener efectos graves. Los síntomas leves varían desde un «resfriado» o conjuntivitis hasta infecciones del tracto gastrointestinal y el sistema urinario.
Durante muchos años los adenovirus se han estudiado como vehículos de nuevos genes en terapia génica, proporcionando una base para la aplicación posterior en el campo de las vacunas. Esto se debe a varias características de los adenovirus, como por ejemplo: a) la seguridad y la relativa facilidad de su desarrollo como vectores; b) la capacidad de infectar una amplia gama de células de mamíferos, y de inducir un alto nivel de expresión transgénica y generar respuesta humoral y celular; c) el riesgo mínimo de integración en el genoma huésped; d) la capacidad de multiplicarse hasta dar números muy grandes en cultivo de tejidos, y e) la disponibilidad de líneas celulares certificadas y el conocimiento de la tecnología necesaria para la purificación del virus a gran escala. El adenovirus se modifica genéticamente mediante la introducción de un gen que codifica una proteína determinada. Una vez el vector vírico se encuentra dentro de nuestras células, produce la proteína. Eso desencadena una respuesta inmunitaria en nuestros cuerpos.
Por el contrario, las vacunas de RNA mensajero, en vez de provocar directamente la respuesta inmunitaria de nuestro organismo con una proteína (aislada o que forma parte de un microbio atenuado o inactivado), introducen en las células un material genético (el RNA mensajero) para que las propias células fabriquen anticuerpos contra las proteínas de los virus patógenos. El RNA mensajero es una copia temporal de la secuencia del gen en la que está codificada la proteína.
«Las vacunas han sido y continúan siendo una de las estrategias de salud pública más eficientes»
La idea de inyectar RNA mensajero para el tratamiento de una enfermedad no es actual. Hay estudios que se remontan a los años noventa del siglo XX, pero hasta recientemente no se habían utilizado para conseguir una vacuna, porque todavía se necesitaban adelantos tecnológicos importantes para su aplicación. Para mantener la estabilidad del mensajero y facilitar la entrada en la célula, se tiene que encapsular en nanopartículas lipídicas y, una vez en el interior de la célula, es capaz de producir proteína suficiente para desencadenar una respuesta inmunitaria robusta. Un inconveniente de las vacunas COVID-19 actuales de nanopartículas de RNA mensajero rodeadas por lípidos es que se tienen que almacenar a temperaturas muy bajas (de –20 °C a –80 °C). Las dos vacunas aprobadas y de uso contra la COVID-19 son la de Moderna (nombre que viene de modeRNA, es decir, “RNA modificado” en inglés) y la de Pfizer-BioNTech. Las dos vacunas utilizan el RNA mensajero del gen completo que codifica la proteína S (la espícula) del virus responsable de la enfermedad, el SARS-CoV-2. Estas vacunas de RNA mensajero se consideran seguras, puesto que el RNA mensajero una vez ha entrado en el citoplasma de la célula tiene una vida muy corta y se degrada con facilidad. A diferencia de las vacunas basadas en vectores víricos, las vacunas de RNA mensajero no generan inmunidad contra el material que lo transporta, en este caso las nanopartículas lipídicas.
El desarrollo tecnológico en los procesos de fabricación logrados en las últimas décadas, la calidad de los ensayos clínicos en los que se estudian las vacunas y el mejor conocimiento de la acción inmunobiológica del organismo han permitido la obtención de vacunas más eficaces y seguras. Las vacunas, a diferencia de otros medicamentos, se administran a personas sanas con una finalidad preventiva y por eso es necesario que el nivel de seguridad sea máximo. Este es un requisito esencial para que una población sana acepte una vacunación preventiva.
Existen grupos negacionistas que fomentan campañas de no-vacunación. Afortunadamente son grupos minoritarios, aunque tienen una fuerte incidencia social. Ante las campañas antivacunación, tenemos que saber que las vacunas son la principal herramienta de prevención de muchas enfermedades infecciosas, tanto víricas como bacterianas. Que las personas vacunadas protegen de forma indirecta a los no vacunados. Y que las personas que no han sido vacunadas contra una enfermedad corren el riesgo de contraerla y transmitirla a familiares, amigos y otras personas susceptibles de su entorno.
La vacunación es una herramienta de prevención, una estrategia de salud pública y un acto solidario, una manifestación de la voluntad que tenemos de defender la sociedad en que vivimos, puesto que la inmunidad de grupo que se logra cuando se está vacunado es una barrera para que los agentes infecciosos no circulen en una población. La vacunación, que continúa siendo individualmente voluntaria, es, además, una obligación social.