El triste reflejo de una problemática vigente
Epidemiología y repercusiones del dolor
La disponibilidad de analgésicos para el tratamiento de la mayoría de afecciones dolorosas ha demostrado ser insuficiente para conseguir aliviar adecuadamente el dolor. Este síntoma continúa presente con una prevalencia exageradamente alta entre la población general. Hay muchos factores que pueden condicionar el inadecuado tratamiento del dolor y hay que ser conscientes de que este hecho genera importantes repercusiones, tanto personales como colectivas.
Todo el mundo sabe lo que es el dolor y que está presente tanto en nuestra vida cotidiana como en el ámbito médico asociado a determinadas enfermedades. En este último entorno hay evidencias de que el dolor es uno de los principales motivos de consulta. Su alta prevalencia y la insuficiente evaluación e inadecuado tratamiento que recibe se convierten a menudo en motivo de preocupación.
«El dolor continúa presente con una prevalencia exageradamente alta y hay muchos factores que condicionan aún un tratamiento insuficiente»
En la bibliografía científica se puede encontrar mucha información referente a las diversas preguntas que se generan en torno al dolor y a su problemática. En este artículo se introducirá una visión general sobre algunos de estos temas con la intención de que los lectores dispongan de información suficiente y puedan extraer una conclusión sobre la problemática actual del dolor y su tratamiento. En definitiva, el dolor continúa presente con una prevalencia exageradamente alta, y, a pesar de disponer de fármacos para aliviarlo, hay muchos factores que condicionan aún un tratamiento insuficiente con las repercusiones que este hecho genera. Es por eso que hablamos del triste reflejo de una problemática aún vigente.
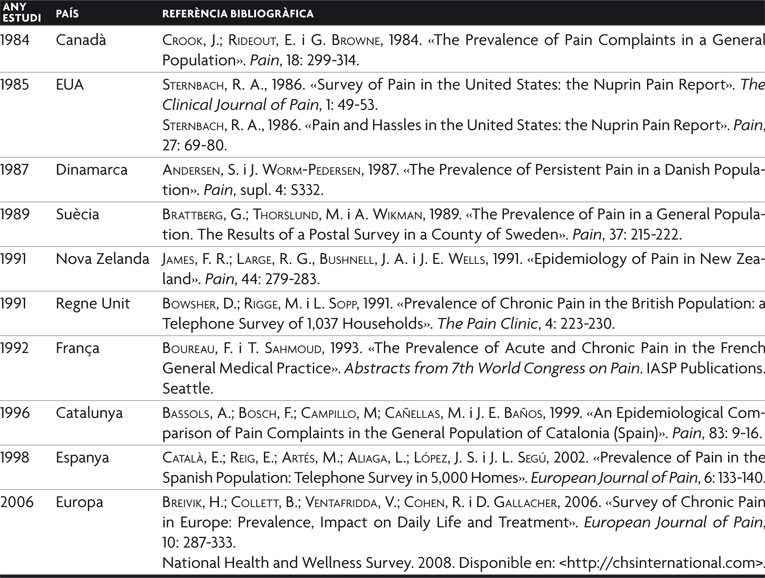
Tabla 1. Principales estudios elaborados sobre la población general que recogen información sobre el dolor, sobre su prevalencia y repercusiones.
Tipos de dolor
Entre las muchas clasificaciones posibles, el dolor se puede dividir en agudo y crónico. Pero también según su etiología, mecanismos fisiopatológicos, sintomatología, función biológica, intensidad y estrategia diagnóstica y terapéutica. De hecho, mientras que el dolor agudo constituye el síntoma de una determinada enfermedad, el dolor crónico con frecuencia se establece como la enfermedad misma.
El dolor agudo se define como una compleja constelación de experiencias sensoriales, perceptivas y emocionales que llevan asociadas respuestas vegetativas, psicológicas, emocionales y conductuales. Principalmente se genera por estímulos nociceptivos, mientras que los factores psicológicos tienen un papel menos importante. Constituye un mecanismo biológico de alarma de primera línea y, en general, sus mecanismos de producción son bien conocidos. El diagnóstico no es difícil y, con excepciones, el tratamiento médico o quirúrgico es eficaz. No obstante, una terapéutica inadecuada puede comportar, en algunas ocasiones, la cronificación del dolor.
El dolor crónico no causa alteraciones notables de las respuestas simpáticas y neuroendocrinas. Puede deberse no tan solo a la cronificación de procesos patológicos agudos sino también a alteraciones psicopatológicas o factores ambientales. Asimismo, el dolor crónico está desposeído de función biológica y con frecuencia implica alteraciones físicas, emocionales, sociales y económicas que dificultan profundamente la vida del enfermo.
«El dolor genera graves repercusiones en la vida laboral, importantes pérdidas de días de trabajo e incluso puede motivar casos de incapacidad total»
Según su función fisiológica, el dolor se ha clasificado en adaptativo y desadaptativo. El adaptativo contribuye a la supervivencia de la especie porque protege el organismo ante la lesión o facilita la curación cuando esta protección no ha sido posible. Lo son el dolor fisiológico y el inflamatorio (concebido como aquel que contribuye a la reparación tisular). El desadaptativo sería expresión de una operación patológica del sistema nervioso: el dolor es la enfermedad. Lo son el dolor neuropático y el funcional. El dolor funcional se refiere a una situación de hipersensibilidad al dolor que es consecuencia de un procesamiento anormal de los estímulos nociceptivos aferentes, es decir, aquella situación en que la sensibilidad del dolor está amplificada, como en la fibromialgia, el síndrome del colon irritable, la cefalea tensional y algunos dolores torácicos no cardíacos.

Los dolores de espalda y de cabeza son algunos de los dolores más frecuentes entre la población adulta. Los diferentes estudios publicados han intentado definir el problema del dolor en diferentes poblaciones tanto de manera cualitativa como cuantitativa. / © BananaStock Ltd.
Estudios sobre la prevalencia del dolor
Los diferentes estudios publicados hasta la actualidad han intentado definir el problema del dolor en diferentes poblaciones tanto de manera cualitativa como cuantitativa. Unos se han realizado en población general y otros en enfermos hospitalizados. También hay trabajos realizados en atención primaria y en determinadas enfermedades.
El estudio clásico de referencia sobre la prevalencia del dolor en la población general se publicó en 1984 y se realizó en Canadá (tabla 1). Permitió obtener gran cantidad de información sobre la presencia de dolor, sus características, la repercusión social y su coste económico. Evidenció que el dolor constituía una experiencia cotidiana en un elevado número de personas (en torno al 20%), además de constatar que la localización más habitual es la espalda. Le han seguido varios estudios que tuvieron lugar en los Estados Unidos de América, Dinamarca, Suecia y Nueva Zelanda, con conclusiones muy similares.
En 1996 se realizó un estudio sobre la prevalencia del dolor en la población general adulta de Cataluña que se publicó tres años más tarde (tabla 1). La prevalencia del dolor durante los últimos seis meses anteriores a la encuesta fue elevada (79%), apareció en todas las edades con tendencia a aumentar en personas mayores, y fue más prevalente en mujeres. Los dolores más frecuentes fueron el de espalda y el de cabeza. Destacó el elevado porcentaje de dolor crónico y su alta intensidad. También se analizaron las opciones terapéuticas y las repercusiones del dolor. Un estudio posterior realizado en todo el territorio español demostró que el 30% había sufrido dolor el día anterior a la entrevista y el 43% la semana anterior (tabla 1).
Otros estudios han explorado la prevalencia del dolor en enfermos hospitalizados, con resultados también bastante alarmantes. A pesar de tratarse de un entorno hospitalario se evidencia una elevada incidencia de dolor tanto en especialidades médicas como quirúrgicas y tanto en niños como en adultos. Uno de los primeros estudios hospitalarios sobre la prevalencia del dolor tuvo lugar en los EE UU. Los autores encontraron elevada presencia de dolor intenso, insuficiente dosificación de los analgésicos e incumplimiento por parte de la enfermería de las pautas prescritas. Estudios posteriores también mostraban que a menudo las pautas se dejan a demanda de los pacientes y que incluso enfermos con dolor no habían recibido ningún analgésico.
El primer estudio hospitalario en nuestro país (Cañellas et al., 1993) mostró que el 55% de los enfermos agudos adultos manifestaba dolor. La prevalencia de dolor fue del 61% en el área pediátrica, y del 35% en las áreas sociosanitarias donde predominan las enfermedades crónicas. Además, en este último grupo se objetivó dolor en un 68% a pesar de tener la analgesia prescrita. Estudios recientes realizados en diferentes hospitales han constatado de nuevo que estos datos tan negativos persisten, tanto en pacientes médicos como quirúrgicos.

El arte puede llegar a reflejar de manera muy fidedigna no solo la elevada intensidad del dolor sino también la desesperación que puede ocasionar. Abajo a la derecha, Edvard Munch. El grito, 1893. Óleo, temple y pastel sobre cartón, 73,5 x 91 cm. Arriba, Juan Barberà. El grito, 2010. Óleo sobre tela, 133 x 192 cm. / © Fundación Chirivella Soriano
¿por qué sufrimos dolor? Barreras que limitan el tratamiento correcto
Hay que destacar, en primer lugar, que los fármacos disponibles hoy han permitido que el dolor agudo pueda ser tratado de manera adecuada en la inmensa mayoría de los enfermos. En el caso de dolor crónico las posibilidades son un poco más limitadas pero no hasta el extremo de encontrarnos con tantos enfermos que, por varios motivos, aún sufren dolor. Ni los analgésicos primarios ni los secundarios han podido evitar que un grupo de cuadros dolorosos continúen constituyendo un problema terapéutico por la incapacidad para aliviarlos debidamente, como, por ejemplo, la mayoría de los dolores neuropáticos. Exceptuando estas situaciones más específicas y minoritarias, no hay ninguna justificación para no aliviar el dolor que sufren los enfermos. Aun así, el dolor es manifiesto tanto entre la población general como entre los enfermos hospitalizados. La pregunta siguiente es lógica: ¿por qué continuamos sufriendo dolor si se dispone de analgésicos para afrontarlo?
Hay algunas barreras que podrían explicar el insuficiente tratamiento del dolor y que desgraciadamente pueden hacer en muchos casos que persista. Por comentar algunas, la insuficiente información y educación entorno de los temas del dolor es una pieza clave en el grupo de carencias. Dentro de este grupo de limitaciones se incluye la necesidad de conocer las características de la fisiopatología del dolor, su prevalencia, conocer las herramientas de evaluación y prevención y el dominio de los tratamientos existentes. Los profesionales sanitarios deberían ser formados en estos temas y se les debería concienciar de las múltiples repercusiones que puede tener un tratamiento inadecuado del dolor. El a menudo exagerado miedo a las reacciones adversas, sobre todo a los opioides, es un importante condicionante del inadecuado tratamiento del dolor. Hay autores que hablaban de una verdadera «opiofobia» entre determinados profesionales sanitarios.
Además, también representan un papel importante una serie de barreras institucionales y sociales, entre las que se pueden incluir aspectos culturales, actitudinales, educacionales, étnicos y éticos, incluyendo las creencias religiosas. Se ha demostrado que hay enfermos que consideran que el dolor es parte de la enfermedad o un castigo inevitable por haber pecado, y que se obligan a afrontarlo como una manera de fortalecer la salvación eterna. Asimismo, determinados profesionales sanitarios han obedecido creencias religiosas para limitar el uso de los opioides en sus enfermos.
La trascendencia del dolor
Tal como ya se ha comentado, el dolor, bajo una perspectiva fisiológica, tiene unas funciones muy claras. Ahora bien, cuando este dolor pierde el sentido preventivo y fisiológico adquiere un cariz patológico y aparece la necesidad de evitarlo. En las primeras fases, el dolor puede tener una vertiente de ayuda diagnóstica. Sin embargo, salvo determinadas excepciones, el dolor en el plano asistencial siempre debería ser aliviado. Cuando el dolor persiste aparecen básicamente dos problemas graves: se produce un sufrimiento innecesario en el afectado y, por otro lado, se puede desencadenar una serie de repercusiones fisiológicas como consecuencia del dolor y del sufrimiento mantenidos que en definitiva dificultan la recuperación del enfermo.
«Dolores innecessarios serían aquellos que persisten a consecuencia de un tratamiento inadecuado, insuficiente o inexistente»
A parte de los propios efectos de la sensación dolorosa sobre la persona que la sufre, derivados de la intensidad del estímulo nocivo y de las limitaciones funcionales secundarias, el dolor conlleva unas repercusiones psicológicas que hay que tener también en cuenta. En el caso de los dolores crónicos, esta carga psicológica es mucho más manifiesta que en los agudos. La persistencia del dolor, incluso en dolores agudos, puede agravar de manera muy importante la evolución del enfermo. El tratamiento adecuado del dolor aliviará el sufrimiento y reducirá las interferencias que este desencadena con el sueño y otros niveles del sistema nervioso (estado cognitivo, confusión, depresión, etc.) y secundariamente puede evitar la aparición de los trastornos que derivan de la llamada fisiopatología de la inactividad como tromboembolismo y llagas de decúbito. Por otro lado, en intervenciones torácicas y abdominales, la presencia de dolor induce la inmovilización de la musculatura respiratoria, lo cual aumenta la retención de secreciones y favorece la formación de atelectasia y aparición de infecciones respiratorias. El dolor del postoperado puede repercutir también sobre el sistema cardiovascular produciendo taquicardia e hipertensión secundarias a la hiperactividad simpática, y puede generar situaciones de isquemia miocárdica. Sobre el sistema gastrointestinal, el dolor mal tratado puede desencadenar náuseas y retraso del restablecimiento de la motilidad intestinal, y a nivel genitourinario, por contracción del esfínter vesical, pueden aparecer problemas de retención urinaria, además de posibles alteraciones del sistema inmunitario. A nivel musculoesquelético, el propio dolor puede provocar, por vía refleja, espasmos dolorosos que se añadirán al dolor del trauma quirúrgico. Además, la inactividad muscular secundaria al dolor facilita la atrofia del músculo, altera el metabolismo y, por tanto, retrasa la recuperación del enfermo. Otras respuestas pueden aparecer secundariamente al estrés quirúrgico, con repercusiones hemodinámicas o cambios de la temperatura corporal, e incluso la inactividad puede incidir sobre el sistema nervioso central. Todos estos hechos, a parte de la repercusión directa en la calidad de vida del enfermo y en su evolución clínica, suponen un coste económico sustancial porque alargan la estancia hospitalaria del enfermo.
La información aportada por los principales estudios epidemiológicos publicados sobre las repercusiones del dolor es reducida y desigual. Se ha constatado que en general una tercera parte de las personas que sufren dolor manifiestan una limitación de sus actividades habituales. De la misma manera, el dolor genera graves repercusiones en la actividad laboral, importantes pérdidas de días de trabajo, e incluso puede motivar casos de incapacidad total. En definitiva, las implicaciones socioeconómicas convierten el dolor en un problema importante en la salud pública.

© The Munich Museum / The Munch -Ellingsen / Group / Bono 2011
Últimas reflexiones
Autores de referencia en temas de dolor como Ronald Melzack y Patrick D. Wall publicaron dos artículos con títulos impactantes: «La tragedia del dolor innecesario» (Melzack, 1990) y «Derrotando al dolor. La guerra contra una epidemia silenciosa» (Wall, 1991). Desgraciadamente las reivindicaciones de los años noventa están aún plenamente vigentes en la actualidad. Por lo que se ha comentado en este capítulo el dolor podría considerarse como un problema que ha dejado de ser estrictamente médico para transformarse en un tema de importancia social con una trascendencia económica de la que somos poco conscientes. Parece como si la sociedad moderna, con sus avances científicos y progresos tecnológicos, haya sido incapaz de aliviar uno de los síntomas más antiguos y frecuentes que afectan a la humanidad.
Hace más de veinte años que ya se denunciaban los dolores innecesarios y ahora aún debemos insistir en su existencia. Retomando la definición de Melzack, dolores innecesarios serían aquellos que persisten a consecuencia de un tratamiento inadecuado, insuficiente o inexistente, a pesar de disponer de medidas para aliviarlos. Los ejemplos más claros de dolor innecesario son el dolor postoperatorio, el neoplástico y el pediátrico. Íntimamente relacionado con este problema, conviene recordar que la persistencia del dolor innecesario sería consecuencia de lo que podría denominarse negligencia terapéutica.
«El a menudo exagerado miedo a las reacciones adversas es un importante condicionante del inadecuado tratamiento del dolor»
Hemos visto que, por los estudios realizados en los últimos años en países occidentales, el dolor es una de las causas que más afectan a la calidad de vida de la población. Este dato es alarmante y se repite durante las últimas décadas, cuando en realidad no hay ninguna justificación para que se produzca porque se dispone de herramientas farmacológicas suficientes para aliviar la mayoría de los dolores. También se ha visto que estos dolores, además, generan importantes consecuencias de carácter personal, familiar y social. Por tanto, habría que insistir en la necesidad de concienciar a la población de que el sufrimiento del dolor no está justificado y de la necesidad de motivar a los profesionales sanitarios para que lo traten adecuadamente. Pensamos que todos estos argumentos son más que suficientes para elaborar planes para tratar el dolor, que alivien a los enfermos y permitan reducir los elevadas gastos sociales y económicos que conlleva el dolor. Es por eso que la IASP (acrónimo en inglés de Asociación Internacional para el Estudio del Dolor) y la OMS (Organización Mundial de la Salud) han tomado iniciativas en los últimos años para conseguir que el alivio del dolor sea uno de los derechos fundamentales de la sociedad. Esperemos que estas iniciativas puedan, si no frenar del todo, por lo menos contrarrestar este triste reflejo de una problemática aún vigente.
Aliaga, L. et al. (eds)., 2009. Tratamiento del dolor. Teoría y Práctica. 3a edició. Permanyer. Barcelona. Bassols, A. y E. Català, 2002. «Prevalença del dolor a la població de Catalunya». In Busquets, C. i M. V. Ribera (dirs). Unitats de dolor. Realitat avui, repte per al futur. Acadèmia de Ciències Mèdiques de Catalunya i Balears. Barcelona. Bosch, F. y J. E. Baños, 1993. «Religious Beliefs of Patients and Caregivers as a Barrier to the Pharmacologic Control of Cancer Pain». Clinical Pharmacology & Therapeutics, 72: 107-111. Cañellas, M. et al., 1993. «Prevalencia del dolor en pacientes hospitalizados». Medicina Clínica, 101: 51-54. Melzack, R., 1990. «The Tragedy of Needless Pain». Scientific American, 262: 27-33. Wall, P. D. i M. Jones, 1991. Defeating Pain. The War Against a Silent Epidemic. Plenum. Nova York.