¿Es posible medir la intensidad del dolor?
Cómo evaluar el sufrimiento del paciente

El dolor es una sensación subjetiva, pero para objetivar su intensidad se utilizan diferentes tipos de escalas que permiten al paciente señalar el grado de dolor que padece. El efecto de los medicamentos analgésicos se evalúa mediante ensayos clínicos sujetos a reglas estrictas para poder comparar el efecto del medicamento con el producido por sustancias sin actividad analgésica.
Asumimos que la sensación de dolor es subjetiva y por tanto el único capaz de saber qué dolor tiene es el propio individuo que lo siente. Sin embargo, para tratar el dolor necesitamos evaluarlo objetivamente, de forma que podamos decirle a la sociedad, a los individuos que lo sufren y a los especialistas que los tratan qué medicamento pueden administrar o qué es lo mejor que pueden hacer para combatir su dolor.
«Asumimos que la sensación de dolor es subjetiva y por tanto el único capaz de saber qué dolor tiene es el propio individuo que lo siente. Sin embargo, para tratar el dolor necesitamos evaluarlo objetivamente»
Evaluación objetiva del propio dolor
Por supuesto, la extensión y calidad de la lesión condiciona el dolor, pero este se ve modulado por la experiencia previa de dolor que el individuo haya tenido y su estado emocional en ese momento, de ahí la necesidad de valorarlo en cada caso. Los profesionales sanitarios tienden a infravalorar el dolor de sus pacientes y para evitar este problema tienen a su disposición instrumentos que ayudan a recoger la experiencia dolorosa que el paciente relata, de la forma más objetiva posible.
Se han desarrollado herramientas que contestan a aspectos diferentes del dolor que no son independientes y por tanto, son difíciles de separar. Podríamos decir que se trata de contestar a las preguntas: ¿cuánto me duele? y ¿cuánto sufro?
Para contestar a «¿cuánto me duele?», o lo que es igual, para medir la intensidad del dolor, tradicionalmente se han utilizado escalas que recogen la declaración del paciente acerca de la cantidad de dolor que siente: la escala visual analógica, la escala verbal numérica y la escala verbal ordinal o categórica.
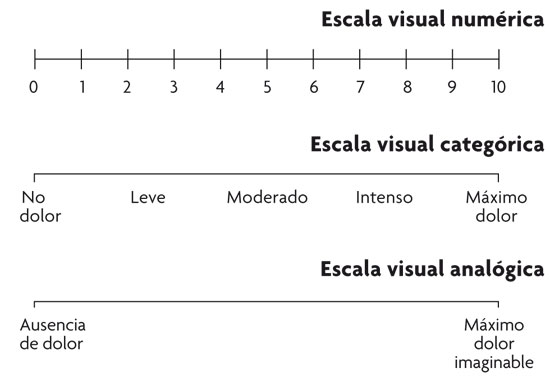
Diferentes modelos de escalas visuales que ayudan a medir la intensidad del dolor.
En la escala verbal ordinal, el paciente selecciona el grado de dolor entre una serie de categorías que se le ofrecen. La más antigua consta de cuatro grados de dolor: ninguno, leve, moderado e intenso. Es fácil que estos cuatro niveles se queden cortos en relación con las necesidades del paciente para expresar su dolor y además algunos pacientes dicen que la diferencia entre leve y moderado es menor que entre moderado e intenso. Por ello se han utilizado otras escalas similares pero en las que se han ampliado las categorías a elegir, como la de 5 puntos (sin dolor, dolor leve, dolor moderado, dolor intenso, el peor dolor imaginable) o la de 8 puntos (sin dolor, apenas se nota, muy leve, leve, moderado, intenso, muy intenso, insoportable).
Una forma de evitar la mala interpretación de las palabras que definen el grado de dolor e igualar los escalones entre las diferentes categorías es pasar a una escala de puntos. La más utilizada pregunta al paciente qué número asigna a su grado de dolor entre 0 y 10, siendo los extremos ausencia de dolor y máximo dolor. Esta escala numérica es de fácil interpretación y utilización.
Generalmente, para aplicar las escalas verbales se necesitan pocas explicaciones por parte del evaluador, por lo que no es necesaria la formación especializada de quien recoge el dato, que puede ser obtenido por los familiares o cuidadores del paciente. Así mismo se puede recoger a través del teléfono u otros medios a distancia. Estas características le dan ventajas, aunque, por otro lado, las dificultades de audición y habla constituyen un inconveniente.

La evaluación del dolor puede presentar problemas de interpretación en función de las características del paciente. Estas dificultades se resuelven con el diálogo médico-paciente y por consenso de expertos cuando se trata de estudios en grupos de pacientes. / © BananaStock Ltd.
La escala visual analógica consiste en una línea horizontal, generalmente de 10 cm de longitud, en la que un extremo se corresponde con la «ausencia de dolor» y el extremo opuesto con «el máximo dolor imaginable». Al paciente se le pide que haga una marca sobre la línea en el punto que él considera que representa su dolor. La medida de la distancia entre la marca del paciente y el extremo «ausencia de dolor» representa la intensidad del dolor en ese individuo. Este tipo de escala también se puede utilizar para evaluar el componente emocional del dolor, es decir, el grado de sufrimiento u otras emociones que pueden acompañar al dolor, como la ansiedad, el nerviosismo, etc. También puede ser útil para determinar los cambios en la función del órgano o aparato que duele.
La simplicidad de esta escala la convierte en una de las más utilizadas, aunque los pacientes mayores o con una capacidad intelectual limitada pueden tener dificultades para entender su significado y funcionamiento. Para hacerla más fácil se le añaden divisiones a la línea, que se numeran del 0 al 10; se transforma la escala visual analógica en una escala visual numérica. En ocasiones a la línea no se le ponen marcas de división pero se añade en la parte inferior una leyenda sobre el grado de dolor (leve, moderado, intenso).
Hemos visto cómo transformar las escalas verbales en visuales. También la escala verbal ordinal se puede presentar visualmente, mediante un listado escrito de las diferentes categorías. Se trata, en definitiva, de adaptar a las capacidades de los pacientes nuestra pregunta de interés, «¿cuánto le duele?». En este sentido, y como casos especiales, hay que considerar la situación de los niños pequeños, los ancianos y los discapacitados. Dependiendo de la capacidad cognitiva o de la edad del menor, se han desarrollado diferentes herramientas.
Una de las más conocidas es la escala facial gráfica, que se puede usar ya en niños sobre los tres años de edad. Se corresponde a la escala verbal ordinal para adultos y, aunque fue introducida para niños que no saben leer, también se puede usar en pacientes geriátricos o con discapacidad cognitiva.
En cualquier caso, la evaluación del dolor en sujetos con problemas graves de comunicación –ya sea por la edad, estado, discapacidad o enfermedad mental– tiene una importante repercusión en estas poblaciones. Son pacientes históricamente mal atendidos de su dolor, ya que, de acuerdo con la definición de dolor de la Asociación Internacional para el Estudio del Dolor (IASP en sus siglas en inglés) y tal como el profesor Baños describe, «el dolor existe cuando lo manifiesta quien lo padece… En otras palabras, el dolor está presente cuando el paciente lo refiere, no cuando los demás lo creen presente. Tal consideración llevaría a una conclusión lógica: quien no refiere dolor, no lo sufre».
Es necesario que los cuidadores de estos pacientes o los sanitarios que los atienden busquen activamente modificaciones en el comportamiento (intranquilidad, nerviosismo, alteraciones del sueño, etc.), alteraciones en los parámetros vitales (respiración, tensión arterial) u otros signos como la posición corporal o la expresión de la cara que se pueden deber al dolor y por tanto sirven para diagnosticarlo, evaluarlo y tratarlo.
«La evaluación del dolor en sujetos con problemas graves de comunicación, ya sea por la edad, estado, discapacidad o enfermedad mental, tiene una importante repercusión en estas poblaciones»
Se han desarrollado diferentes escalas que tienen en cuenta estas expresiones del dolor, como la «Confort» para evaluar niños en las salas de cuidados intensivos (UCI), que considera el tono muscular, los movimientos corporales, la expresión facial y los signos vitales, como la tensión arterial y la frecuencia del latido cardiaco. O la «Behavioural Pain Scale», que también se usa para pacientes adultos ingresados en la UCI y utiliza cuatro puntos distintos para cada uno de los tres dominios siguientes: expresión facial, movimientos de los miembros superiores y acomodo al respirador.
En cualquier caso, y como se puede ver por lo comentado hasta aquí, si estandarizar el proceso para medir el dolor no es fácil en personas capaces de comunicarse, es mucho más difícil cuando la comunicación es limitada y se necesita un mayor esfuerzo en investigación para determinar cuál es el método idóneo para evaluar el dolor en estas circunstancias.
Como hemos señalado inicialmente, la evaluación del dolor conlleva también caracterizar el sufrimiento asociado que incluye la incapacidad y la afectación vital. Se pueden utilizar el mismo tipo de escalas verbales o analógicas que hemos definido para la intensidad pero aplicadas a medir las limitaciones en los quehaceres diarios, sociales o laborales, que impone el dolor y al sentimiento de la persona sobre «cómo se encuentra», es decir, si se siente feliz o triste, apagado o con mucha energía, tanto si está con dolor o no; en definitiva la contestación a «¿cuánto sufro?».
Cuando el dolor no cesa
La evaluación de la calidad de la experiencia dolorosa adquiere especial trascendencia en el dolor crónico, que se interpreta como una enfermedad en sí misma, a diferencia del dolor agudo, considerado generalmente como un síntoma de una lesión o enfermedad.
El dolor crónico, de acuerdo con la definición de la IASP, es «aquel cuya duración excede el período normal de curación». El paciente lo percibe como una experiencia desagradable que no sirve de alarma ante la lesión y fácilmente conduce a la falta de esperanza, con cambios en la conducta, aislamiento y repercusión social, familiar y laboral. Por tanto, para afrontarlo adecuadamente será necesario evaluarlo en todas sus dimensiones.
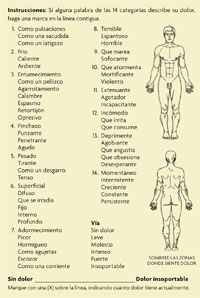
El cuestionario reducido del dolor de McGill puede realizarlo el paciente, de forma que él mismo evalúe su dolor siguiendo el esquema.
Entre las herramientas que valoran el dolor desde un punto de vista multidimensional, una de las más reconocidas y utilizadas es el cuestionario del dolor de McGill. Es un cuestionario que se puede autoadministrar, es decir, no necesita de un encuestador, y está traducido al castellano y evaluado en pacientes españoles. En su versión completa, propuesta por Melzack (1975), comprende 78 adjetivos distribuidos en veinte grupos. Generalmente se usa una versión reducida que recoge 62 aspectos diferentes (descriptores) que se distribuyen en quince apartados, que a su vez, se clasifican en tres clases dependiendo de la dimensión específica que evalúen (sensorial, afectiva y evaluativa o temporal). Además tiene una escala visual analógica para la intensidad del dolor, una categórica y una representación de la figura humana en la que debe señalarse exactamente el lugar en que se localiza el dolor. Cada categoría tiene asignada una puntuación que permite obtener un valor para cada una de las dimensiones y al ir sumando estas puntuaciones parciales, se obtiene un valor numérico final denominado «índice de valoración del dolor» (o PRI en sus siglas en inglés).
Para una valoración completa del paciente con dolor, el cuestionario del dolor de McGill incluye los datos personales, una historia clínica sobre el dolor, la situación de la persona en el momento de la entrevista, las consecuencias del dolor sobre la vida diaria, los tratamientos analgésicos previos y actuales, los hábitos de salud, y la situación sociolaboral y familiar.
«El paciente percibe el dolor crónico como una experiencia desagradable que no sirve de alarma ante la lesión y fácilmente conduce a la falta de esperanza»
La eficacia del tratamiento
La evaluación del dolor puede realizarse como un acto médico habitual en un paciente aislado o como parte de una investigación para estudiar el efecto de un tratamiento sobre él. En ambas circunstancias nos interesa conocer cuál es el resultado de este tratamiento, es decir, si ha disminuido el dolor y cuánto. Para evaluar el grado de alivio podemos medir la intensidad del dolor tras el tratamiento y la diferencia con respecto al que inicialmente tenía el paciente nos informará del efecto. También se puede preguntar directamente sobre el grado de alivio ofreciendo al paciente categorías preestablecidas (sin alivio del dolor, alivio leve, alivio moderado y alivio completo) o números (del 1 al 10) para que elija cuál es su situación.
Se ha visto que las medidas repetidas antes y después de un tratamiento son menos sensibles para detectar el efecto del tratamiento. Así, en un estudio que analizaba el efecto analgésico en 1.500 pacientes concluyó que la escala categórica de alivio era la más sensible para detectar el efecto, seguida de la escala visual analógica y de la categórica de intensidad del dolor. Estos resultados se consiguieron tras el análisis de veinte ensayos clínicos en pacientes tratados con analgésico o placebo y, a pesar de las diferencias entre las escalas para valorar el efecto del tratamiento, en 17 estudios se había alcanzado la misma conclusión independientemente de la escala utilizada.
En el párrafo anterior hemos citado el método por excelencia para evaluar la eficacia de los tratamientos que utilizamos, no solo para el dolor, sino para cualquier enfermedad. Se trata del ensayo clínico, comparando el medicamento con placebo. El ensayo clínico lo podríamos definir como un experimento planificado para evaluar el efecto de los medicamentos en personas que de forma voluntaria y tras ser cuidadosamente informados dan su consentimiento para participar.
De forma simple podríamos definir el placebo como una sustancia con aspecto semejante al medicamento pero que no tiene actividad farmacológica, aunque puede producir un efecto derivado de la creencia del paciente de que está tomando algo para curar o paliar el dolor, o su enfermedad en general. El uso del placebo es necesario para probar el efecto de un medicamento, ya que si no se podrían comercializar medicamentos cuyo efecto sea igual al que conseguiríamos si a un paciente le diéramos un vaso con agua diciéndole que aquello es el medicamento que le puede curar.
En los estudios con analgésicos, para no privar al paciente de un tratamiento eficaz para el dolor si está en el grupo que recibe placebo (la asignación debe ser por azar), se administra la denominada «medicación de rescate». Se le explica al paciente que si, transcurrido un tiempo razonable tras la toma de la medicación, no se ha producido el efecto analgésico, puede tomar otro previamente seleccionado por los investigadores. Con este procedimiento evitamos el sufrimiento innecesario del voluntario, ya sea porque está en el grupo que toma placebo o porque el medicamento que estamos estudiando no tiene suficiente efecto analgésico.
El método por excelencia para evaluar la eficacia del tratamiento del dolor o de cualquier enfermedad es el ensayo clínico comparando el medicamento con el placebo. / © BananaStock Ltd.
En los ensayos clínicos de nuevos analgésicos, el placebo se utiliza en estudios de duración corta y, generalmente, en las fases iniciales de la investigación, por ejemplo para determinar qué dosis deberíamos elegir.
Parece razonable pensar que a mayor necesidad de medicación de rescate, menor efecto analgésico del medicamento, por ello el consumo de medicación de rescate también se utiliza para medir el efecto del analgésico. Para que este método sea realmente útil y no esté sometido a errores, tiene que quedar expresado de forma muy clara cómo se va a dar el analgésico de rescate, pues ya hemos comentado que si se deja a la opinión del personal sanitario, podemos infradosificarlo.
Si lo que queremos evaluar es el posible efecto de un nuevo medicamento sobre el dolor, no solo tendremos que seleccionar una herramienta sensible y reproducible de medir el dolor, sino también tendremos que seleccionar de forma idónea la experiencia dolorosa sobre la que vamos a utilizarla. Eso significa seleccionar el estímulo doloroso, la patología que provoca el dolor.
En estudios de dolor agudo, se suele recurrir al dolor posquirúrgico en pacientes sometidos no solo al mismo tipo de cirugía (sobre el tórax, la vía urinaria, etc.) sino también con la misma técnica quirúrgica. En este sentido, la extracción del tercer molar (la llamada muela del juicio) es un procedimiento quirúrgico muy utilizado como método para evaluar analgésicos en el dolor agudo. Presenta la ventaja de ser una técnica quirúrgica muy estandarizada y sobre todo que se realiza generalmente sobre personas jóvenes y sanas, sin otros problemas de salud que dificulten la interpretación del resultado.
«En los ensayos clínicos de nuevos analgésicos, el placebo se utiliza en estudios de duración corta y en las fases iniciales de la investigación, para determinar qué dosis deberíamos elegir»
Con este modelo se puso de manifiesto la importancia de la intensidad del dolor antes de administrar el medicamento o el placebo. Como parece lógico, si actuamos sobre un dolor leve es posible que tanto el placebo como el analgésico disminuyan casi a cero el dolor, por lo que no observaríamos diferencias en el resultado de cada uno de los grupos y tendríamos que concluir que el analgésico realmente no lo es, ya que hace lo mismo que el placebo. También sería muy difícil que en un estudio sobre dolor ligero, leve, se observase la diferencia entre un analgésico potente como la morfina y uno menor, como el paracetamol. Ambos quitarían el dolor y por tanto podríamos concluir que son iguales.
Las situaciones comentadas han llevado a recomendar que los estudios para probar la eficacia de un analgésico se hagan en pacientes con dolor moderado o intenso. En el caso del dolor tras extracción del tercer molar, el 60% de los pacientes declaran dolor moderado y el resto intenso. Debe recordarse la importancia de una adecuada planificación del rescate analgésico, cuando estamos hablando de dolor moderado-intenso y de pacientes tratados con placebo.
Para valorar el efecto de un analgésico en dolor crónico no se puede señalar un modelo particular de experimento, en parte debido a que existen enfermedades muy distintas que producen dolor crónico y que responden de forma diferente a los analgésicos. A título de ejemplo podríamos nombrar la migraña, el dolor en el cáncer o el dolor en las enfermedades reumáticas. Por ello si queremos investigar un nuevo medicamento en dolor crónico, debemos seleccionar la enfermedad en la que probar su efecto y el que se muestre eficaz en la artrosis no quiere decir que sirva para la migraña. Si quisiéramos indicarlo en esta última enfermedad tendríamos que demostrar su eficacia frente a ella.
En los estudios sobre analgesia en el dolor crónico, se debe evaluar el efecto del medicamento en más de un momento a lo largo del estudio y dejar claramente especificado cuándo y cómo se va a hacer. Para ello se utilizan los denominados «diarios del paciente» donde este recoge los datos de su dolor tal como se haya acordado y que servirán para probar el efecto del medicamento en estudio. No se puede confiar en la memoria del paciente para que describa su dolor, ya que, como decíamos, la experiencia dolorosa previa modula el dolor actual. De hecho se ha comprobado que si el dolor en un momento es intenso, el paciente recuerda el que tuvo en episodios pasados como más intenso de lo que realmente fue y viceversa.
En definitiva la evaluación del dolor y su tratamiento presenta dificultades que se resuelven con el diálogo médico-paciente para tratar al individuo y por consenso de expertos cuando se trata de estudios1 en grupos de pacientes.
NOTES
1.Un buen ejemplo se puede encontrar en los documentos publicados en la web del grupo IMMPACT, aacrónimo en inglés de «iniciativa sobre métodos, medidas y valoración del dolor en los ensayos clínicos» («Initiative on Methods, Measurement, and Pain Assessment in Clinical Trials») . (Volver al texto)
BIBLIOGRAFÍA
Averbuch, M. y M. Katzper, 2000. «Baseline Pain and Response to Analgesic Medications in the Postsurgery Dental Pain Model». The Journal of Clinical Pharmacology, 40: 133-137.
Baños Díez, J. E., 2004. «Medición del dolor y el sufrimiento en personas con déficit de comunicación: Niños preverbales, ancianos con demencia y personas mentalmente discapacitadas». Monografías Humanitas, 2: 39-52.
Franck, L. S. y E. Bruce, 2009. «Putting Pain Assessment into Practice: Why Is it so Painful?». Pain Research & Management, 14: 13-20.
García-Alonso, F. et al., 1997. «El placebo en ensayos clínicos con medicamentos». Medicina Clínica, 109: 797-801.
Lázaro, C. et al., 1994. «The Development of a Spanish Questionnaire for Assessing Pain: Preliminary Data Concerning Reliability and Validity». European Journal of Psychological Assessment, 10: 145-151.
Ruiz-López, R. et al., 2011. «Medidas de dolor. Cuestionario del Dolor en Español (Mc Gill Pain Questionnaire-MPQ-; Melzack, 1975)». In Badia, X. (ed.). La medida de la salud: guía de escalas de medición en español. PPU. Barcelona.