Más allá de la genética
Factores ambientales y cáncer

El cáncer es uno de los problemas sanitarios más importantes de los países occidentales, dada su alta incidencia y elevada mortalidad. Constituye la segunda causa de muerte después de las enfermedades cardiovasculares, y la primera causa en la población menor de setenta años. En este artículo nos ocuparemos de los factores externos capaces de inducir el desarrollo de un cáncer: agentes químicos, físicos y biológicos.
Palabras clave: cáncer, causas, ambiente, genética.
Cada año se diagnostican en el mundo más de diez millones de nuevos cánceres, con un número de muertes que supera los seis millones anuales. En España se diagnostican anualmente alrededor de 150.000 nuevos casos, de los que fallecen más de 70.000 personas.
La incidencia por cáncer continúa aumentando, se calcula que en el año 2020 se diagnosticarán más de veinte millones de nuevos casos, siendo los cánceres más frecuentes el de pulmón, colon, recto, próstata y mama.
La causa del cáncer es, en la mayoría de casos, desconocida. Sin embargo, conocemos que existen múltiples factores que pueden hacer que una célula abandone su ciclo natural y comience a dividirse de forma descontrolada. Estos factores pueden ser internos (factores genéticos) o externos (ambientales). Estos no afectan a todos los individuos de igual manera, ya que la susceptibilidad individual representa un papel importante, por lo que hay personas expuestas a estos tóxicos que nunca desarrollan un tumor.
«Entre el 75 y el 80% de los tumores están provocados por causas exógenas o ambientales, y por tanto podrían ser susceptibles de prevención»
Actualmente se considera que el cáncer es consecuencia de la acumulación de una serie de alteraciones genéticas producidas a lo largo de décadas en donde los carcinógenos ambientales actuarían facilitando los cambios genéticos citados.
Desde hace varias décadas se admite que el 75-80% de los tumores están provocados por causas exógenas, ambientales, y que por tanto podrían ser susceptibles de prevención. Los epidemiólogos Doll y Peto (1981) hicieron unos cálculos que relacionaban las muertes por cáncer en EE UU y Reino Unido con los diferentes factores implicados.
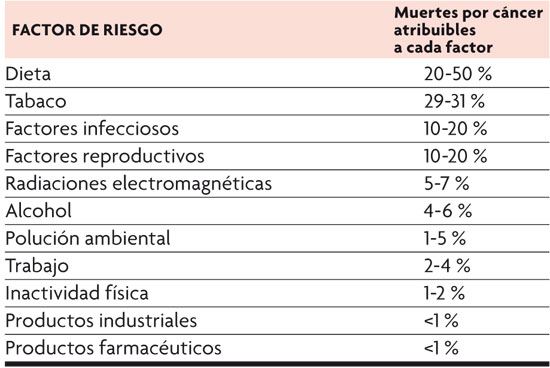
Estimación cuantitativa de los factores de riesgo que favorecen la aparición del cáncer en los Estados Unidos. / Tabla traducida del artículo original de Doll y Peto (1981).
CARCINÓGENOS QUÍMICOS
La Unión Europea define como carcinógenos químicos las «sustancias y preparados que, por inhalación, ingestión o penetración cutánea, pueden producir cáncer o aumentar la frecuencia de esta afección».
Las sustancias carcinógenas se dividen en tres categorías. La primera incluye sustancias que presentan una relación causa/efecto entre la exposición a estas y la aparición del cáncer. La segunda categoría abarca sustancias de las que se dispone de información suficiente para suponer que la exposición del hombre a estas puede producir cáncer. Por último, en tercer lugar figuran sustancias cuyos posibles efectos carcinógenos en el hombre son preocupantes, pero de las que no se dispone de información suficiente para realizar una evaluación satisfactoria. Los principales carcinógenos químicos son: tabaco, alcohol, dieta, asbesto y metales pesados.
Tabaco
El tabaco constituye la principal causa de mortalidad general y es la primera causa de cáncer en los países desarrollados. Cada año se diagnostican en España 20.000 nuevos casos de cáncer de pulmón (Boyle, 1995). También es responsable de cánceres de la cavidad oro-faríngea, esófago, vejiga, tracto urotelial y páncreas.
Según la Encuesta de Salud realizada en 2006 en España un 31,56% de varones y el 21,51% de las mujeres fuman. La encuesta europea de salud de 2009 da cifras similares en España. Durante la última década del siglo pasado hubo incremento en las mujeres, pero esa tendencia no parece mantenerse.
«El tabaco constituye la principal causa de cáncer en los países desarrollados. El abandono del tabaco disminuye de forma considerable el riesgo de padecer un cáncer cinco años después»
El humo del tabaco contiene más de 300 sustancias químicas. Según el Instituto Nacional del Cáncer de EE UU el número de sustancias químicas es muy superior, 300 son las consideradas nocivas para la salud, al menos la cuarta parte de ellas carcinógenas: nitrosamina como la 4-metilnitrosamino-1-3-piridil-1-butanona y los hidrocarburos policíclicos aromáticos como el benzopireno inducen mutaciones en el protoncogén K-ras y en el gen supresor p53 respectivamente, alterando los mecanismos de reparación del ADN.
La asociación entre cáncer de pulmón y tabaco ya se conoce desde 1950. Wynder y Graham (1950) publicaron varios estudios que hicieron evidente la relación entre fumador activo y cáncer de pulmón. Aquellos que fumaban tabaco con 22 mg o más de alquitrán tenían un riesgo más alto que si los niveles eran inferiores a 21 mg.
El riesgo de desarrollar cáncer depende de la edad de comienzo, el contenido de nicotina y el grado de inhalación, siendo el periodo de mayor riesgo de desarrollar el cáncer entre los 50 y los 69 años. El abandono del tabaco disminuye de forma considerable el riesgo de padecer un cáncer cinco años después. A los quince años de abandono del hábito tabáquico este riesgo se reduce en un 80-90%, aunque nunca llega a ser equivalente a los no fumadores.
Los fumadores pasivos también tienen mayor riesgo de padecer este tipo de cáncer, que aunque a escala individual puede parecer pequeño (1,5 veces el de la población general), a escala poblacional supone una cifra importante. De hecho, la exposición ambiental al tabaco representa el 25% de todos los cánceres de pulmón en no fumadores (Hackshaw et al., 1997).

En España, alrededor del 30% de los hombres y del 20% de las mujeres fuman. El tabaco es la primera causa de cáncer en los países desarrollados y por tanto uno de los principales factores a tener en cuenta en la prevención de esta enfermedad. / Foto: SINC
Alcohol
Desde hace mucho tiempo se ha establecido una asociación causal entre el consumo de alcohol y el cáncer de cavidad oral, faringe, laringe, esófago, hígado, colon, recto y mama. Los datos existentes sugieren que el efecto del alcohol es modulado por polimorfismos en genes que codifican enzimas implicadas en el metabolismo del etanol (alcohol deshidrogenasa, aldehido deshidrogenasa, citocromo p450) (Boffeta et al., 1990).
Aunque se desconoce el mecanismo exacto por el que el alcohol ejerce su efecto carcinogénico, se han apuntado varios: efecto genotóxico del acetaldehído, elevación en la concentración de estrógenos, producción de especies reactivas de oxígeno y de nitrógeno, así como cambios en el metabolismo del folato.
El riesgo de padecer cáncer aumenta al incrementar los niveles de consumo de alcohol. Estos datos derivan del estudio realizado en 276.000 varones americanos bebedores tras doce años de seguimiento (Blot et al., 1992).
El riesgo de cáncer de cavidad oral y faríngeo aumenta en consumidores de alcohol, tanto si fuman como si no, aunque parece que ambos factores tienen un efecto sinérgico (Blot et al., 1988).
Igualmente, el alcohol aumenta el riesgo de padecer cáncer de mama. Un estudio de la American Cancer Society, realizado en más de 500.000 mujeres, seguidas durante doce años, reveló un riesgo aumentado de padecer cáncer de mama en las que consumían una bebida al día, de alrededor un 20% y del 70% en las que ingerían cinco o más bebidas al día. En un metaanálisis de seis estudios de casos-control se identificó un aumento de riesgo de cáncer de mama exclusivamente en mujeres que ingerían más de tres bebidas alcohólicas al día (Garfinkel et al., 1988).
Dieta y ejercicio
En la actualidad se atribuye a factores ligados a la dieta alrededor de un 35% de los cánceres. Esta asociación se ha planteado en particular para tumores del tracto gastrointestinal (esófago, estómago, colon y recto), así como para tumores en localizaciones sensibles a la acción de las hormonas sexuales (mama, próstata, endometrio, ovario).
El cáncer gástrico parece relacionarse con alimentos salados, ahumados y ricos en nitrosaminas, lo que parece explicar la elevada incidencia de este tumor en Japón o en los países nórdicos. El estudio publicado en 1999 por Kruk y Kladna confirmó que hacer ejercicio a edades tempranas protege del cáncer de mama. Un metaanálisis de 43 estudios que reportaban la relación entre el peso y el tiempo al diagnóstico de un cáncer de mama evidenció un aumento del 33% en el riesgo de mortalidad global y mortalidad cáncer-específica en las mujeres que eran obesas en el momento del diagnóstico versus aquellas que no lo eran (Kruk y Kladna, 1999).

Seis estudios prospectivos, incluyendo a más de 15.000 pacientes, han examinado la relación entre actividad física y pronóstico de cáncer de mama. Cinco de ellos han evidenciado un descenso en el riesgo de recaída y muerte en pacientes que alcanzaban niveles moderados de ejercicio físico tras el diagnóstico. Por ejemplo, las investigaciones del grupo de enfermería Nurses’ Health Study demostraron que las pacientes que andaban una media de tres horas a la semana tenían un descenso del 50% en el riesgo de recaída de cáncer de mama, muerte por cáncer de mama y muerte por todas las causas (Protani et al., 2010).
La incidencia de cáncer de colon está ligada a una alimentación rica en grasa animal y carne roja y pobre en fibra. Parece que las grasas favorecen el aumento de secreción de ácidos biliares y el crecimiento de bacterias colónicas capaces de metabolizar estos ácidos en agentes carcinógenos. Se ha objetivado menor incidencia de cáncer de colon en poblaciones con mayor ingesta de fibra (Norat y Riboli, 2003).
Dockery et al. publicaron en 1993 un estudio prospectivo de cohortes que incluía a 8.000 varones y que demostró una relación directa entre la polución ambiental y el riesgo de cáncer de pulmón.
«Desde hace mucho tiempo se ha establecido una asociación causal entre el consumo de alcohol y ciertos tipos de cáncer»
La exposición ocupacional a sustancias como el arsénico, el asbesto o hidrocarburos aromáticos policíclicos explica el 18% de los casos de cáncer de pulmón en varones y menos del 1% en mujeres. Otros factores de riesgo conocidos son las radiaciones ionizantes, cromo o níquel, formaldehído, etc. Al parecer todos ellos actúan sinérgicamente con el tabaco. Los efectos del asbesto sobre la salud son conocidos desde hace mucho tiempo, pues ya en el siglo I Plinio el Viejo describía la enfermedad de los pulmones de los esclavos que tejían ropa de asbesto. Un estudio publicado en 1997 por Van Loon et al. establecieron un riesgo relativo de 3,5 de desarrollar cáncer de pulmón en personas expuestas a asbesto, ajustado por la edad y por el consumo de tabaco. El cáncer se presenta entre 30 y 35 años después de la exposición al agente.
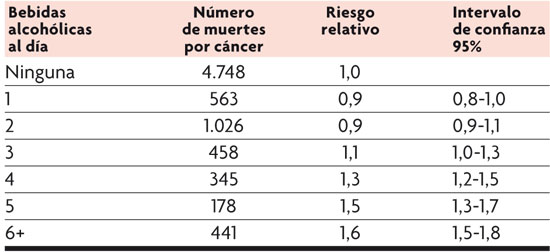
Riesgo relativo de mortalidad por cáncer en función del número de bebidas alcohólicas por día. / Datos de estudio de cohortes realizado en 276.000 varones americanos (Blot et al., 1992).
El mecanismo por el que el asbesto produce cáncer no está bien definido, aunque se sabe que es importante la forma física de las fibras minerales, siendo aquellas largas y anchas las que tienen mayor capacidad de generar cáncer. Por otra parte, el hierro que contienen estas fibras podría actuar como catalizador en la producción de radicales libres tipo oxhidrilo, que causan daño en el DNA. El cáncer de pulmón es el tumor más frecuentemente observado en los trabajadores expuestos a asbestos, con una clara sinergia con el tabaco, seguida por el mesotelioma (cáncer de mesotelio). Este último tumor es el más claramente relacionado con la aspiración de fibras de asbestos, aunque en el 20% de los casos diagnosticados no puede establecerse una relación con esta fibra.
Metales como níquel, cobalto, cadmio o cromo son agentes carcinógenos que inducen la expresión del factor inducible por hipoxia (FIH) e inhiben genes relacionados con la hipoxia.
CARCINÓGENOS BIOLÓGICOS
Se estima que las infecciones virales son responsables de uno de cada siete cánceres humanos. Un 80% son secuelas del virus de la hepatitis B y C (VHB y VHC respectivamente) y el virus del papiloma humano (VPH) (ligados al carcinoma hepatocelular y al carcinoma de cérvix respectivamente). También se ha relacionado al virus de Epstein Barr con el desarrollo de linfomas y a la bacteria Helicobacter pylori con el cáncer gástrico.
Estudios prospectivos epidemiológicos han demostrado que los individuos infectados por este virus tienen un mayor riesgo de desarrollar hepatocarcinomas. La infección crónica por VHB se asoció con un incremento de casi un 85% de cáncer hepático con respecto a los controles que no estaban infectados. La infección por VHC como precursor de hepatocarcinoma aumenta cuando existe coinfección con VHB. La inflamación crónica, la necrosis hepatocelular y la regeneración celular que tienen lugar en la cirrosis por el VHC pueden ser los responsables de la carcinogénesis hepática. El riesgo de desarrollar cáncer de hígado depende de la intensidad de la infección; portadores asintomáticos tienen menos riesgo de hepatocarcinoma que aquellos con una hepatitis activa o cirrosis.
«Se estima que las infecciones virales son responsables de uno de cada siete cánceres humanos. Un 80% son secuelas del virus de la hepatitis B y C y el virus del papiloma humano»
En 2005 se publicó un metanálisis de estudios casos-control sobre el efecto aditivo entre infección por hepatitis B y C causando hepatocarcinoma en la población china (Shi et al., 2005). Se incluyeron 32 estudios, con 3.201 casos y 4.005 controles entre 1996 y 2004. Se concluyó que las infecciones por VHB-VHC son factores de riesgo independientes para hepatocarcinoma y que la infección dual por ambos virus se asocia con un mayor riesgo de padecer este tumor.

Esta teoría se vio confirmada por Donato et al., que realizaron una revisión en 2006 de estudios epidemiológicos en el sur de Europa sobre el cáncer hepático concluyendo que existe una actividad sinérgica entre la infección por hepatitis B-C, y añadiendo que el alcohol puede tener un papel como cofactor de esta enfermedad.
El virus del papiloma humano (papilomavirus) es el responsable del 100% de los casos de cáncer de cuello de útero, y causa también el 90% de los cánceres de ano y el 50% de los cánceres de vulva y pene. Este virus se transmite por vía sexual y los responsables del desarrollo de cáncer de cérvix en el 70-75% de los casos son los tipos 16 y 18.
CARCINOGÉNESIS FÍSICA
Las radiaciones ionizantes y la radiación ultravioleta también son capaces de causar cáncer. El mecanismo de la carcinogénesis inducida por las radiaciones ionizantes incluye el daño al DNA y su posible reparación. La incidencia del cáncer depende de la dosis de radiación recibida. Los tumores más frecuentemente inducidos son las leucemias, seguidos de algunos tumores sólidos como los de pulmón o mama. La radiación ultravioleta proveniente de los rayos del sol está estrechamente relacionada con el incremento del riesgo de padecer cáncer de piel, melanoma y no melanoma.
La relación de exposición a radiación ionizante y aparición de cáncer es conocida desde hace muchos años. Exposiciones globales como las ocurridas en desastres nucleares como Hiroshima, Nagasaki y Chernóbil han hecho posible documentar esta relación. Los tumores más frecuentemente desarrollados son las leucemias y el cáncer de tiroides y su incidencia varía según la dosis, tipo y calidad de la radiación recibida y la presencia de ciertos factores genéticos en el individuo (Pinar y Lara, 2004).

La radiación ultravioleta induce el 90% de los cánceres de piel en humanos, especialmente del tipo no melanoma. Así, exposiciones solares cortas pero intensas que llevan a quemaduras están relacionadas con incrementos en melanomas, mientras que las exposiciones de larga duración, especialmente en trabajadores del campo y la pesca, llevan a incrementos en tumores no melanoma. El principal factor modificador de riesgo es la cantidad de melanina (protector frente a los rayos UVA-B), que es un factor de primera importancia en el riesgo de padecer cáncer de piel. Por ello, los individuos de piel blanca y los pelirrojos (con menos melanina) tienen un riesgo hasta 50 veces mayor que los de piel oscura.
La radiación ultravioleta lesiona el DNA produciendo dímeros de pirimidina, que pueden no ser adecuadamente reparados en personas que padecen enfermedades relacionadas con defectos de reparación del DNA. Además, puede alterar la inmunidad a través de la activación de linfocitos supresores. Esta inmunodeficiencia llevaría a la aparición de un exceso de cáncer en esos pacientes.
La relación entre la exposición a campos eléctricos y magnéticos y cáncer no ha podido ser demostrada hasta el momento. Los campos de baja frecuencia, como los que rodean líneas de alta tensión, no tienen teóricamente capacidad de alterar sistemas biológicos, ya que carecen de capacidad ionizante o de originar un calentamiento suficiente de los tejidos. Los resultados de los estudios realizados sobre la población general son contradictorios. El análisis de los estudios realizados en trabajadores expuestos ha sido igualmente negativo. Igualmente, no se ha demostrado, hasta la actualidad, que exista relación entre el uso de teléfonos móviles y un incremento del riesgo de padecer tumores cerebrales.
Bibliografía
Blot, W. et al., 1988. «Smoking and Drinking in Relation to Oral and Pharyngeal Cancer». Cancer Research, 48: 3282-3287.
Blot, W. et al., 1992. «Alcohol and Cancer». Cancer Research, 52: 2119-2123.
Boffeta, P. et al., 1990. «Alcohol Drinking and Mortality among Men Enrolled in an American Cancer Society Prospective Study». Epidemiology, 1: 342-348. DOI: <10.1097/00001648-199009000-00003>.
Boyle, P., 1995. «Tabaco y cáncer. La perspectiva europea». Annals of Oncology, 7: 673-677.
Dockery, D. W. et al., 1993. «An Association between Air Polution and Mortality in Six US Cities». The New England Journal of Medicine, 329: 1753-1759. DOI: <10.1056/NEJM199312093292401>.
Doll, R. y R. Peto, 1981. «The Causes of Cancer. Quantitative Estimates of Avoidable Risks of Cancer in the United States Today». Journal National Cancer Institute, 66: 1291-1308.
Donato, F. et al., 2006. «Southern Europe as an Example of Interaction Between Various Environmental Factors: a Systematic Review of the Epidemiologic Evidence». Oncogene, 25(27): 3756-3770. DOI: <10.1038/sj.onc.1209557>.
Garfinkel, L.; Boffeta, P. y S. Stellman, 1988. «Alcohol and Breast Cancer: a Cohort Study». Preventive Medicine, 17: 686-693. DOI: <10.1016/0091-7435(88)90086-2>.
Hackshaw, A. K.; Law, M. R. y V. J. Wald, 1997. «The Accumulated Evidence of Lung Cancer and Environmental Tobacco Smoke». BMJ, 315: 980-988. DOI: <10.1136/bmj.315.7114.980>.
Harvey, E. et al., 1987. «Alcohol Consumption and Breast Cancer». Journal of the National Cancer Institute, 78: 657-661.
Kruk, A. y A. Kladna, 1999. «Sports Activity at Young Age Among Women After Mastectomy, compared to the control Group». Med Sport, 99: 29-33.
Norat, T. y E. Riboli, 2003. «Daily Products and Colorectal Cancer. A Review of Possible Mechanisms and Epidemiological Evidence». European Journal of Clinical Nutrition, 57(1): 1-17. DOI: <10.1038/sj.ejcn.1601522>.
Pinar Sedeño, B. y P. C. Lara Jiménez, 2004. «Carcinogénesis física». BioCancer Research Journal, 1.
Protani, M.; Coory, M. y J. H. Martin, 2010. «Effect of Obesity on Survival of Women with Breast Cancer: Systematic Review and Meta-analysis». Breast Cancer Research and Treatment, 123: 627-635. DOI: <10.1007/s10549-010-0990-0>.
Shi, J.; Zhu, L.; Liu, S. y W-f. Xie, 2005. «A Metaanalisis of Case-control Studies on the Combined Effect of Hepatitis B and C Virus Infections in Rausing Hepatocellular Carcinoma in China». British Journal of Cancer, 92(3): 607-612. DOI: <10.1038/sj.bjc.6602333>.
Van Loon, A. J. et al., 1997. «Occupational Exposure to Carcinogens and Risk of Lung Cancer: Results from The Netherlands Cohort Study». Occupation and Environmental Medicine, 54: 817-824. DOI: <10.1136/oem.54.11.817>.
Wynder, E. L. y E. A. Graham, 1950. «Tobacco Smoking as a Possible Etiologic Factor in Bronchiogenic Carcinoma. A Study of Six Hundred and Eighty-four Proved Cases.» The Journal of the American Medical Association, 143: 329-336. DOI: <10.1001/jama.1950.02910390001001>.





