Pseudociencia y mala ciencia en biomedicina
Análisis de evidencias, riesgos para la salud y difusión mediática

La pseudociencia (falsa ciencia) y la ciencia basada en estudios defectuosos y sesgados (mala ciencia) producen conocimiento falso o incierto, sin pruebas o con evidencias de baja calidad. Ambas representan un riesgo para la salud: las terapias basadas en pseudociencia porque pueden reemplazar o retrasar los tratamientos convencionales y la biomedicina de baja calidad porque propicia intervenciones médicas que pueden ser peligrosas. En la prensa, las terapias alternativas tienen menor presencia que las investigaciones de baja calidad, mientras el encuadre suele ser negativo para las primeras y positivo para las segundas. Ambas precisan estudios más completos y rigurosos para comprender mejor sus efectos negativos sobre el pensamiento crítico, la economía y la toma de decisiones que afectan a la salud.
Palabras clave: pseudociencia, mala ciencia, biomedicina, medicinas complementarias y alternativas, comunicación científica.
«Las falsas ciencias han proliferado al amparo de la ciencia como lo hace una falsificación a expensas del producto original»
El inmerecido predicamento que tiene la pseudociencia o falsa ciencia es un efecto indeseado del prestigio de la ciencia moderna. Las falsas ciencias han proliferado al amparo de la ciencia como lo hace una falsificación a expensas del producto original. En paralelo, ha proliferado también lo que se ha dado en llamar «mala ciencia» o ciencia de baja calidad metodológica. A pesar de sus diferencias, la pseudociencia, que se hace pasar por ciencia sin serlo, y la mala ciencia, que se presenta como ciencia rigurosa sin serlo, tienen en común la producción de ideas y conocimiento falso, incierto o de bajo grado de certeza. En ambos casos, este conocimiento no es el idóneo para tomar decisiones bien informadas, especialmente cuando estas pueden afectar a la salud. Dado que en las redes y los medios de comunicación convive la pseudociencia con la mala ciencia, dado que para mucha gente no es fácil diferenciar los mensajes de una y otra, y de los de la ciencia de calidad, y dado que estas informaciones pueden ser nocivas para la salud, parece justificado analizar de forma conjunta la pseudociencia y la mala ciencia.
Hay muchas maneras de hacer mala ciencia, desde la falsificación de los datos hasta la mala praxis por acumulación de errores y sesgos, tanto de forma voluntaria como involuntaria. Pero el problema de la mala ciencia, popularizado con este nombre por Ben Goldacre en una columna de The Guardian y en un libro posterior (Goldacre, 2009), todavía no está bien definido y caracterizado. Aunque en grado variable, todas las modalidades de mala ciencia comparten carencias y flaquezas en la aplicación del método científico y se caracterizan por ofrecer resultados inciertos o de baja confianza.
«La pseudociencia y la mala ciencia tienen en común la producción de ideas y conocimiento falso, incierto o de bajo grado de certeza»
La pseudociencia y la mala ciencia, a pesar de sus radicales diferencias, tienen algunos efectos negativos comunes que afectan a la cultura, la economía y el bienestar de la ciudadanía. El presente artículo pretende revisar algunos de estos efectos, en concreto la producción de conocimiento falso, no probado o de baja calidad; los potenciales riesgos para la salud de las terapias pseudocientíficas y la mala ciencia biomédica, y su presencia en la prensa, ya que los medios de comunicación son una vía de difusión de ambos tipos de mensajes. Este trabajo se centra en la biomedicina por tres razones: en el ámbito médico abundan las terapias pseudocientíficas, generalmente denominadas medicinas alternativas y complementarias; aunque la medicina no es propiamente una ciencia, sino más bien una ciencia aplicada o, si se quiere, una tecnología, la mayor parte de la ciudadanía la considera el prototipo de la ciencia (Bauer, 1998); y la biomedicina, es decir, las disciplinas clínicas más las ciencias naturales y sociales que constituyen el corpus científico de la medicina, representa en torno a la mitad de la producción científica (Camí, Méndez-Vásquez y Suñén-Pinyol, 2008) y buena parte de las noticias de ciencia.
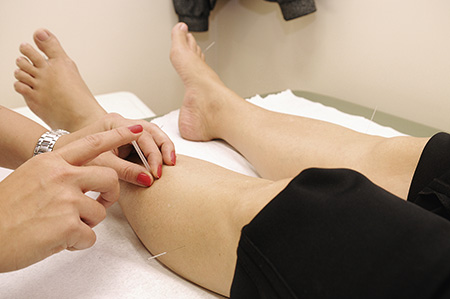
Cuando algunas de las terapias más populares, como es el caso de la homeopatía o la acupuntura, han sido sometidas a ensayos clínicos controlados para el tratamiento de diferentes dolencias, generalmente se ha demostrado que la eficacia prometida era falsa. / Mètode
Conocimiento incierto o falso
La medicina basada en la evidencia o en pruebas se ha convertido desde la década de 1990 en la referencia para orientar la investigación biomédica y la práctica clínica. La antítesis de esta aproximación es la medicina que no se basa en pruebas científicas sino en otras cosas, como la tradición, la experiencia, la moda, la autoridad, el marketing y la pseudociencia. Frente a la medicina basada en la evidencia (evidence-based medicine), cabe distinguir, por un lado, las medicinas complementarias y alternativas, que no se basan en pruebas científicas sino en la pseudociencia; y, por otro, la medicina basada en pruebas sesgadas (evidence-biased medicine), que vendría a ser la mala ciencia aplicada a la medicina.
De todas las posibles preguntas sobre la salud y la enfermedad, la ciencia biomédica solo ha dado respuesta a un número reducido. Pero estas respuestas tienen un grado de certeza muy variable, que es necesario discriminar para ayudar a tomar decisiones que afectan a la salud individual y colectiva. Con este propósito, a partir del 2004 se ha ido consolidando como estándar el sistema GRADE (Grading of Recommendations, Assessment, Development and Evaluation, “Clasificación de recomendaciones, valoraciones, desarrollo y evaluaciones”), que permite jerarquizar la calidad de la evidencia sobre los efectos de las intervenciones médicas en cuatro categorías: alta (implica que, por más estudios que se hagan en el futuro, la confianza en las estimaciones de los efectos apenas se modificará), moderada (las estimaciones podrían cambiar con nuevos estudios), baja (es muy probable que las estimaciones sean distintas) y muy baja (la estimación del efecto de una intervención es incierta) (Guyatt et al., 2008). La categorización depende no solo de si se trata de estudios experimentales (ensayos clínicos) u observacionales (de entrada, los ensayos clínicos tienen una calidad alta y los estudios observacionales, baja), sino de diversos factores y sesgos que modifican la calidad de los resultados. El GRADE pasa por ser un sistema objetivo, exhaustivo y transparente para jerarquizar las evidencias, lo que permite discriminar la mala ciencia o ciencia de muy baja calidad.
Ni las medicinas complementarias y alternativas ni la mala ciencia aplicada a la medicina ofrecen datos fiables para recomendar la realización de intervenciones médicas o tomar decisiones que afectan a la salud. Pero la producción de estos datos falsos o inciertos es muy diferente.

El problema de la mala ciencia, popularizado con este nombre por Ben Goldacre en una columna de The Guardian y en un libro posterior, todavía no está bien definido y caracterizado. / Mètode
Medicina sin pruebas científicas
Las terapias pseudocientíficas no solo se caracterizan porque su eficacia y seguridad no ha sido generalmente probada científicamente (como exigen la FDA y la EMEA, las agencias del medicamento estadounidense y europea, respectivamente), sino también porque sus defensores ni siquiera creen que esto sea necesario. Por el contrario, consideran que el método científico no es aplicable a sus remedios y que basta con el respaldo de anécdotas e ideas que ignoran los mecanismos biológicos (Angell y Kassirer, 1998).
La mayoría de las terapias complementarias y alternativas no han sido sometidas a ensayos clínicos para determinar su eficacia y seguridad, por lo que hay que considerar que sus promesas terapéuticas son ideas no probadas. Cuando algunas de las terapias más populares, como es el caso de la homeopatía o la acupuntura, han sido sometidas a ensayos clínicos controlados para el tratamiento de diferentes dolencias, generalmente se ha demostrado que la eficacia prometida era falsa. En la mayoría de los ensayos clínicos realizados, la eficacia ha resultado ser similar a la de un placebo. En algunos casos y para algunas dolencias menores, unos pocos ensayos han mostrado algunas evidencias favorables sobre su eficacia. Pero, en general, se trata de ensayos de baja calidad metodológica, por lo que siguen faltando estudios de confirmación rigurosos (Ministerio de Sanidad, Política Social e Igualdad, 2011).
«Frente a la medicina basada en la evidencia, cabe distinguir las medicinas complementarias y alternativas y la medicina basada en pruebas sesgadas»
Si en algún momento alguna de las terapias alternativas demostrara ser eficaz frente a alguna dolencia, se convertiría automáticamente en una terapia basada en pruebas científicas y dejaría de ser una terapia alternativa (Angell y Kassirer, 1998). Sin embargo, eso no ha ocurrido y estas terapias deben ser consideradas tratamientos de eficacia no probada. Como dicen los editorialistas del The New England Journal of Medicine Marcia Angell y Jerome Kassirer, solo hay una medicina que ha sido adecuadamente probada y otra que no lo ha sido, una medicina que funciona y otra que podría o no podría funcionar.
Las terapias de eficacia incierta no están solo en el campo de la pseudociencia. Ciertamente, la eficacia de casi la mitad de 3.000 tratamientos utilizados en la medicina convencional es desconocida, según un análisis de los ensayos clínicos controlados y aleatorizados publicado en la web de la revista BMJ Clinical Evidence, una de las revistas asociadas al British Medical Journal (este análisis no indica si los tratamientos de eficacia desconocida son más o menos utilizados) (BMJ Publishing Group Limited, 2017) Pero, a diferencia de lo que ocurre en el ámbito de las pseudociencias, la comunidad científica reconoce que esta falta de pruebas es una carencia que debe ser corregida.
Resultados falsos y evidencias de baja calidad
El problema con la mala ciencia biomédica no es tanto la falta de pruebas como la obtención de resultados falsos o de baja certidumbre en investigaciones de mala calidad. La publicación del artículo Why most published research findings are false (Ioannidis, 2005) muestra que la probabilidad de obtener resultados falsos aumenta, entre otros factores, con la escasez de estudios que abordan una pregunta de investigación, la menor magnitud del efecto, la existencia de conflictos de intereses y, en general, con la mayor flexibilidad en el diseño, las definiciones y las variables de estudio. Este trabajo sugiere que la mitad de los resultados de la investigación biomédica son falsos o son interpretados de forma inapropiada, con importantes sesgos a favor de prejuicios. Aunque el estudio de Ioannidis ha recibido numerosas críticas y matizaciones (Djulbegovic y Hozo, 2007; Goodman y Greenland, 2007), su polémica estimación ha significado un aldabonazo en la conciencia de la comunidad científica y ha desencadenado una cascada de estudios sobre la calidad de la investigación y la metaciencia.
Una de las deficiencias metodológicas más extendidas en biomedicina es la interpretación de los resultados de la investigación basándose solo en la significación estadística, típicamente un valor p menor de 0,05 (Ioannidis, 2005). El énfasis puesto en el valor p ha propiciado técnicas como el p-hacking o data fishing (seleccionar datos que no son significativos hasta que resultan significativos) y ha inflado la ciencia de estudios irrelevantes (Ioannidis, 2005), pues la significación estadística no implica relevancia científica y, mucho menos, clínica. Se calcula que, de los 50.000 artículos que se publican cada año en las 110 principales revistas médicas, solo unos 3.000 (6 %) tiene una metodología correcta y ofrece información relevante para la práctica clínica (Haynes, 2005).
A este problema se ha sumado en los últimos años la constatación de que muchas investigaciones no son reproducibles. Una encuesta de Nature entre 1.576 investigadores ha puesto de relieve que para el 52 % de los encuestados la ciencia vive una crisis de reproducibilidad, aunque menos del 31 % considera que la imposibilidad de reproducir los resultados implique que sean falsos (Baker, 2016). La encuesta sugiere que existe un gradiente de irreproducibilidad de menos a más desde la química, la física y la ingeniería hasta la biología, la medicina y otras disciplinas. Entre los factores que explican este problema figuran los defectos en el diseño del estudio, la publicación selectiva de resultados, los errores en el análisis estadístico, la selección de muestras no representativas y otras deficiencias metodológicas, además de las limitaciones de la revisión por pares.

La influencia de la dieta sobre la salud resulta muy difícil de controlar en los estudios epidemiológicos. Especialmente elocuentes son los resultados de los estudios observacionales sobre dieta y cáncer, pues para casi todos los alimentos es posible encontrar tanto estudios que los asocian con un aumento del riesgo de cáncer como estudios que los asocian con una reducción del riesgo. / Congerdesign
La dietética como ejemplo
Un área especialmente proclive a la mala ciencia y la pseudociencia es la dietética. La influencia de la dieta sobre la salud resulta muy difícil de controlar en los estudios epidemiológicos; además, muchas de las investigaciones están patrocinadas por la industria alimentaria, la conocida como Big Food, por lo que existen importantes conflictos de intereses. Especialmente elocuentes son los resultados de los estudios observacionales sobre dieta y cáncer, pues para casi todos los alimentos es posible encontrar tanto estudios que los asocian con un aumento del riesgo de cáncer como estudios que los asocian con una reducción del riesgo (Schoenfeld y Ioannidis, 2013).
La dieta está considerada como un elemento central de la salud, pero muchas de las preguntas sobre dietética carecen de respuesta científica. Las pruebas existentes suelen ser de baja o muy baja calidad, pues la mayoría de estudios sobre nutrición son observacionales y estos tienen, de partida, una confianza baja. Por ello, no es infrecuente que los dietistas y nutricionistas se extralimiten al hacer recomendaciones en nombre de la ciencia. Para Goldacre (2009, p. 86), cometen cuatro errores al interpretar la literatura científica: extrapolan resultados de laboratorio para hacer afirmaciones sobre la dieta humana; extrapolan datos observacionales para formular intervenciones dietéticas; recogen selectivamente las evidencias (cherry picking), y hablan de pruebas científicas que en realidad no existen.
Esta carencia de pruebas, debida en parte a las dificultades intrínsecas de la investigación en nutrición, a la baja calidad de la evidencia y a los conflictos de intereses, facilita la proliferación de dietas milagrosas y recomendaciones dudosas o pseudocientíficas, que pueden tener repercusiones negativas sobre la salud.
Riesgos para la salud
El tratamiento de algunas enfermedades mediante medicinas alternativas y complementarias no está exento de riesgos para el paciente (Angell y Kassirer, 1998). En España, de las 139 terapias de este tipo identificadas por el Ministerio de Sanidad (2011), 34 pueden representar algún riesgo para la salud. Este riesgo es especialmente importante en el caso de enfermedades graves, como es el caso del cáncer, en el que las demoras en el tratamiento o el rechazo de las terapias convencionales a favor de otras alternativas puede incluso comprometer la vida.
Un reciente estudio en pacientes con cáncer que eligen inicialmente ser tratados con terapias alternativas ha mostrado que tienen un riesgo más elevado de muerte que aquellos enfermos que recurren desde un principio a los tratamientos convencionales (quimioterapia, radioterapia, cirugía y/o terapia hormonal) (Johnson, Park, Gross y Yu, 2018). El estudio, realizado con pacientes de los cuatro tipos de cáncer más frecuentes (mama, próstata, pulmón e intestino), muestra que los pacientes de cáncer de mama tenían un riesgo de muerte cinco veces mayor; los de intestino, cuatro veces mayor, y los de pulmón dos veces mayor, mientras los de próstata tenían un riesgo similar.
Los riesgos para la salud de la mala ciencia en biomedicina han sido menos estudiados que los de las medicinas complementarias y alternativas. Pero un ejemplo de sus riesgos potenciales lo tenemos en la utilización de la terapia hormonal sustitutiva en la década de los noventa. Aunque este tratamiento estaba avalado por estudios observacionales que indicaban que reducía el riesgo vascular, hubo que esperar hasta ya entrado el siglo xxi para constatar que esto no era así y que la terapia hormonal entrañaba riesgos para la salud que no compensaban sus beneficios en muchos casos. De haber existido GRADE en esa época, se habría podido constatar que las evidencias eran de muy baja calidad, pues provenían de estudios observacionales con resultados inconsistentes (Guyatt et al., 2008). Y esta terapia, que todavía estaba en ensayos clínicos, no habría sido tan ampliamente recomendada por médicos y asociaciones científicas basándose en la mala ciencia.
«Un área especialmente proclive a la mala ciencia y la pseudociencia es la dietética»
Difusión mediática
Aunque entre pseudociencia y mala ciencia hay una diferencia epistemológica clara, en la práctica los límites son borrosos para el ciudadano, pues en internet conviven los mensajes pseudocientíficos con los basados en la ciencia mal hecha. Buena parte de la ciudadanía carece de criterio para identificarlos y queda expuesta a estas dos potenciales amenazas. Los medios de comunicación, que representan un filtro de calidad de la información, no acaban de cumplir esta función. Por un lado, la falta de cultura científica entre los responsables de los medios de comunicación facilita la propagación de las pseudociencias (Cortiñas-Rovira, Alonso-Marcos, Pont-Sorribes y Escribà-Sales, 2015). Y, por otro lado, los comunicadores y los periodistas contribuyen a la propagación de los resultados falsos y la mala ciencia (Dumas-Mallet, Smith, Boraud y Gonon, 2017; Sumner et al., 2016).

De las cinco terapias más utilizadas en España, el yoga es la única que tiene una cierta cobertura en prensa digital; la acupuntura, la quiropráctica, la homeopatía y la reflexología tienen una presencia muy baja. / Mètode
La pseudociencia en la prensa
La presencia de las pseudociencias en los medios de comunicación ha sido estudiada de forma superficial y fragmentaria. Por lo que respecta a las medicinas alternativas y complementarias, su visibilidad en la prensa española parece poco relevante. De las cinco terapias más utilizadas en España (Ministerio de Sanidad, Política Social e Igualdad, 2011), el yoga es la única que tiene una cierta cobertura en prensa digital; las cuatro siguientes (acupuntura, quiropráctica, homeopatía y reflexología) tienen una presencia muy baja (Moreno-Castro y Lopera-Pareja, 2016).
En la prensa de calidad y de mayor circulación en el Reino Unido y España, la presencia de textos que ahondan en la discusión sobre la eficacia y la inocuidad de la homeopatía es escasa (apenas un artículo mensual). La mayoría de estos textos periodísticos se posicionan contra la supuesta eficacia e inocuidad de la homeopatía. Sin embargo, estos medios muestran un compromiso más bien débil por trasladar a la ciudadanía un debate riguroso sobre la homeopatía (Escribà-Sales, Cortiñas Rovira y Alonso-Marcos, 2015).

En la prensa de calidad y de mayor circulación en el Reino Unido y España, la presencia de textos que ahondan en la discusión sobre la eficacia y la inocuidad de la homeopatía es escasa. / Mètode
Un análisis en la prensa australiana del tratamiento de las medicinas complementarias y alternativas muestra una presencia discreta de estas terapias y un enfoque desigual. Los encuadres positivos son dos veces más frecuentes que los negativos; los más habituales son el que las presenta como medicinas complementarias, pero no alternativas a los tratamientos convencionales, y el que las presenta como medicinas normales y necesarias. Menos frecuentes son los enfoques que ponen énfasis en sus potenciales riesgos para la salud o las presentan como interesada y peligrosa charlatanería (Mercurio y Eliott, 2011).
La mala ciencia en la prensa
Aunque no hay estudios específicos sobre la mala ciencia en la prensa, sí que hay datos indirectos que muestran que los estudios de mayor calidad no son precisamente los que más relevancia tienen en los periódicos de información general. Entre las noticias de biomedicina que salen en portada de los periódicos predominan las que informan sobre investigaciones de menor calidad: el 46 % se refieren a estudios observacionales frente al 21 % sobre ensayos clínicos y el 3 % sobre revisiones sistemáticas de ensayos clínicos; el resto son noticias que tratan de estudios con animales o de laboratorio (17 %) y opiniones de expertos (14 %) (Lai y Lane, 2009).
«Los medios de comunicación muestran un compromiso más bien débil por trasladar a la ciudadanía un debate riguroso sobre la homeopatía»
Sea más o menos acertada la estimación de Ioannidis (2005) de que la mitad de los resultados de la investigación son falsos, lo que parece claro es que la proporción de noticias falsas sobre investigación es todavía mayor. Mientras la ciencia recela de los estudios más novedosos, precisamente porque tienen más probabilidades de ser falsos, el periodismo los busca y les presta una mayor atención. Esta preferencia de los medios de comunicación por los resultados más novedosos y menos contrastados facilita la concentración y propagación de la mala ciencia (Dumas-Mallet et al., 2017). Además, tanto los comunicadores que elaboran las notas de prensa como los periodistas añaden un elemento extra de falsedad por la tendencia que tienen a exagerar los resultados de la investigación (Sumner et al., 2014).
El caso de la cobertura periodística del síndrome de déficit de atención con hiperactividad muestra esta tendencia periodística a informar sobre resultados iniciales e inciertos que, con el tiempo, acaban resultando falsos (Gonon, Konsman, Cohen y Boraud, 2012).
Discusión y conclusiones
Tanto las pseudociencias como la mala ciencia ofrecen conocimiento incierto o falso sobre la biomedicina en general y las intervenciones médicas en particular. La comunidad científica es consciente del peligro que representan las pseudociencias y empieza a serlo también de que la mala ciencia es una amenaza para el conocimiento científico; representa una importante dilapidación de recursos –(se estima que el 85 % del gasto global en investigación se derrocha en estudios redundantes y mal diseñados (Chalmers y Glasziou, 2009)– y puede comportar también riesgos para la salud.
A diferencia de la pseudociencia, la ciencia es autocorrectiva y ha puesto en marcha estudios e iniciativas para discriminar la calidad de la evidencia, paliar la crisis de reproducibilidad y reducir la mala ciencia. A pesar de que este movimiento tiene sus lógicas resistencias, ya hay propuestas encaminadas a poner más énfasis en la metodología y cambiar el sistema de incentivos de los investigadores, entre otros aspectos (Munafò et al., 2017).
«Mientras la ciencia recela de los estudios más novedosos, el periodismo los busca y les presta una mayor atención»
Faltan estudios sobre cómo afectan las pseudociencias y la mala ciencia a la difusión del conocimiento científico y al desarrollo del pensamiento crítico. Los estudios disponibles sobre los potenciales riesgos para la salud son asimismo escasos y limitados, especialmente para describir y explicar la trascendencia de la mala ciencia y las evidencias de calidad baja y muy baja en la toma de decisiones y la formulación de recomendaciones médicas. Y faltan también estudios más completos y rigurosos para conocer el impacto que tienen las pseudociencias y la mala ciencia en los medios de comunicación y las redes sociales, donde ambos tipos de mensajes se mezclan y confunden. Analizar estos tres aspectos, entre otros, tiene interés por razones teóricas y prácticas, pues tanto las pseudociencias como la mala ciencia repercuten negativamente sobre la cultura, la economía y el bienestar de los ciudadanos. En este contexto, interesan también los estudios comparados, pues hay indicios de que el problema de la mala ciencia podría ser más grave que el que plantean las pseudociencias.
Referencias
Angell, M., & Kassirer, J. P. (1998). Alternative medicine: The risks of untested and unregulated remedies. The New England Journal of Medicine, 339(12), 839–841. doi: 10.1056/NEJM199809173391210
Baker, M. (2016). 1,500 scientists lift the lid on reproducibility. Nature, 533(7604), 452–454. doi: 10.1038/533452a
Bauer, M. (1998). The medicalization of science news: From the “rocket-scalpel” to the “gene-meteorite” complex. Social Science Information, 37(4), 731–751. doi: 10.1177/053901898037004009
BMJ Publishing Group Limited. (2017). What conclusions has Clinical Evidence drawn about what works, what doesn’t based on randomised controlled trial evidence? Consultado el 4 de septiembre, 2017, en http://clinicalevidence.bmj.com/x/set/static/cms/efficacy-categorisations.html
Camí, J., Méndez-Vásquez, R. I., & Suñén-Pinyol, E. (2008). Evolución de la productividad científica de España en biomedicina (1981-2006). Redes, 10, 24–29. Consultado en https://www.medicamentos-innovadores.org/sites/default/files/medinnovadores/Espa%C3%B1ol/Publicaciones/Revista%20Redes/Marzo%202008/REDES_10.pdf
Chalmers, I., & Glasziou, P. (2009). Avoidable waste in the production and reporting of research evidence. The Lancet, 374(9683), 86–89. doi: 10.1016/S0140-6736(09)60329-9
Cortiñas-Rovira, S., Alonso-Marcos, F., Pont-Sorribes, C., & Escribà-Sales, E. (2015). Science journalists’ perceptions and attitudes to pseudoscience in Spain. Public Understanding of Science, 24(4), 450–465. doi: 10.1177/0963662514558991
Djulbegovic, B., & Hozo, I. (2007). When should potentially false research findings be considered acceptable? PLoS Medicine, 4(2), 0211–0217. doi: 10.1371/journal.pmed.0040026
Dumas-Mallet, E., Smith, A., Boraud, T., & Gonon, F. (2017). Poor replication validity of biomedical association studies reported by newspapers. PLoS ONE, 12(2), e0172650. doi: 10.1371/journal.pone.0172650
Escribà-Sales, E., Cortiñas Rovira, S., & Alonso-Marcos, F. (2015). La pseudociencia en los medios de comunicación: Estudio de caso del tratamiento de la homeopatía en la prensa española y británica durante el período 2009-2014. Panace@, 16(42), 177–183.
Goldacre, B. (2009). Bad science. London: Harper Perennial.
Gonon, F., Konsman, J. P., Cohen, D., & Boraud, T. (2012). Why most biomedical findings echoed by newspapers turn out to be false: The case of attention deficit hyperactivity disorder. PLoS ONE, 7(9), e44275. doi: 10.1371/journal.pone.0044275
Goodman, S., & Greenland, S. (2007). Why most published research findings are false: Problems in the analysis. PLoS Medicine, 4(4), e168. doi: 10.1371/journal.pmed.0040168
Guyatt, G. H., Oxman, A. D., Vist, G. E., Kunz, R., Falck-Ytter, Y., Alonso-Coello, P., & Schünemann, H. J. (2008). GRADE: An emerging consensus on rating quality of evidence and strength of recommendations. British Medical Journal, 9(1), 8–11. doi: 10.1136/bmj.39489.470347.AD
Haynes, R. B. (2005). Bmjupdates+, a new free service for evidence-based clinical practice. Evidence-Based Mental Health, 8(3), 62–63. doi: 10.1136/ebmh.8.3.62
Ioannidis, J. P. A. (2005). Why most published research findings are false. PLoS Medicine, 2(8), e124. doi: 10.1371/journal.pmed.0020124
Johnson, S. B., Park, H. S., Gross, C. P., & Yu, J. B. (2018). Use of alternative medicine for cancer and its impact on survival. Journal of the National Cancer Institute, 110(1), 1–4. Publicación previa en línea. doi: 10.1093/jnci/djx145
Lai, W. Y. Y., & Lane, T. (2009). Characteristics of medical research news reported on front pages of newspapers. PLoS ONE, 4(7), e6103. doi: 10.1371/journal.pone.0006103
Mercurio, R., & Eliott, J. A. (2011). Trick or treat? Australian newspaper portrayal of complementary and alternative medicine for the treatment of cancer. Supportive Care in Cancer, 19(1), 67–80. doi: 10.1007/s00520-009-0790-4
Ministerio de Sanidad, Política Social e Igualdad. (2011). Análisis de situación de las terapias naturales. Madrid: MSPSI. Consultado en http://www.mspsi.gob.es/novedades/docs/analisisSituacionTNatu.pdf
Moreno-Castro, C., & Lopera-Pareja, E. H. (2016, 26-28 abril). Comparative study of the frequency of use of natural therapies among the Spanish population and their public image on digital media. 14th International Conference on Public Communication of Science and Technology (PCST), Istanbul, Turquia. Consultado en https://pcst.co/archive/paper/2623
Munafò, M. R., Nosek, B. A., Bishop, D. V. M., Button, K. S., Chambers, C. D., Percie du Sert, N., … Ioannidis, J. P. A. (2017). A manifesto for reproducible science. Nature Human Behaviour, 1(1), 21. doi: 10.1038/s41562-016-0021
Schoenfeld, J. D., & Ioannidis, J. P. A. (2013). Is everything we eat associated with cancer? A systematic cookbook review. The American Journal of Clinical Nutrition, 97(1), 127–134. doi: 10.3945/ajcn.112.047142
Sumner, P., Vivian-Griffiths, S., Boivin, J., Williams, A., Bott, L., Adams, R., … Chambers, C. D. (2016). Exaggerations and caveats in press releases and health-related science news. PLoS ONE, 11(12), e0168217. doi: 10.1371/journal.pone.0168217
Sumner, P., Vivian-Griffiths, S., Boivin, J., Williams, A., Venetis, C. A., Davies, A., … Chambers, C. D. (2014). The association between exaggeration in health related science news and academic press releases: Retrospective observational study. British Medical Journal (Clinical Research Edition), 349(dec09_7), g7015. doi: 10.1136/bmj.g7015
Agradecimientos
Este trabajo se enmarca en el proyecto Pseudociencia y sociedad en España. Análisis de las estrategias comunicativas usadas por la pseudociencia para su inserción social: métodos, discursos y usuarios (PYSOCE) (CSO 2014-54614; 2015-2017), financiado por el Ministerio de Economía, Industria y Competitividad.